ABORDAJE DEL SHOCK HIPOVOLÉMICO EN EL SERVICIO DE URGENCIAS HOSPITALARIO. A PROPÓSITO DE UN CASO.
Autoría
Gavino Domínguez, José *
Ruiz del Castillo, José Antonio **
Alonso Portillo, Adán **
Sinoga de la Torre, Ana María *
López Pérez, Andrés *
Alías Petralanda, Rafael *
* D.U.E. Hospital Universitari Vall d´Hebron.
** D.U.E. Traslado de Pacientes Críticos. SAMU Sevilla
RESÚMEN
El shock hipovolémico es una de las patologías más complejas que se atienden en los servicios de urgencias hospitalarios. El presente trabajo pretende realizar una descripción del abordaje médico-enfermero que se realiza en un servicio de urgencias hospitalario, cuando se presenta este tipo de patología, utilizando como guía un caso clínico. Se realiza una descripción del abordaje médico y enfermero, desde la entrada del paciente por la puerta de urgencias, hasta que este abandona el servicio de urgencias.
PALABRAS CLAVE
Abordaje, shock, valoración, diagnóstico, hipovolemia
TITLE
ADDRESSING HYPOVOLEMIC SHOCK IN THE EMERGENCY DEPARTMENT.
ABSTRACT
Hypovolemic shock is one of the most complex pathologies that are seen in hospital emergency departments. This study will describe how the doctor-nurse approach is performed in a hospital emergency department, when this type of pathology is presented, using as a guide a clinical case. If will give description of the medical and nursing approach, from the point of entry of the patient at the emergency room, until they leave the emergency department.
KEYWORDS
Approach, shock, evaluation, diagnostic, hypovolemia
INTRODUCCIÓN
El shock es un síndrome clínico caracterizado por un desequilibrio entre la oferta y la demanda de oxígeno y nutrientes a los tejidos, produciendo, por tanto, una inadecuada perfusión tisular (1).
Son muy diversas las etiologías que pueden llevar al estado de shock. Agrupándolas según el trastorno fisiopatológico primario que lo produce, puede ser clasificado en cuatro categorías:
- Hipovolémico
- Cardiogénico
- Obstructivo
- Distributivo
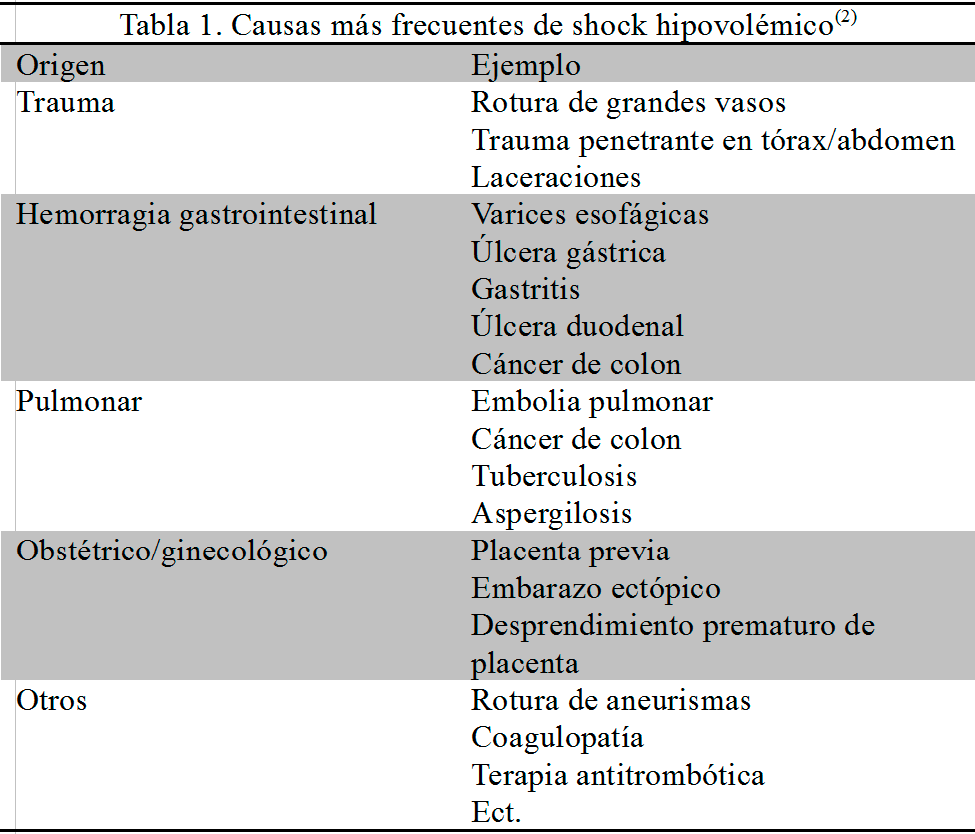
El shock hipovolémico es producido por una reducción severa del volumen intravascular. En determinadas situaciones, esta reducción es provocada por la pérdida de líquido de origen gastrointestinal, diuresis excesiva, falta de aporte líquido y/o extravasación de líquido al espacio intersticial con la creación de un tercer espacio; en la mayoría de las ocasiones este es consecuencia de una reducción importante del volumen sanguíneo total, como consecuencia de una hemorragia, interna o externa. En la tabla 1(2,3), se detallan las principales causas del shock hemorrágico.
Independientemente de la causa, el shock puede pasar, si no se corrige por diferentes estadios, ordenados de menor a mayor gravedad:
- Etapa no progresiva o compensada: es la primera etapa del shock. En ella, los mecanismos compensadores circulatorios se ponen en funcionamiento para mantener un volumen sanguíneo y aporte de oxígeno adecuados a los órganos diana (cerebro y corazón). La activación del sistema simpático produce además un aumento del gasto cardiaco, como consecuencia de un aumento de la frecuencia cardiaca y de la vasoconstricción periférica. La disminución de la diuresis es uno de los síntomas más tempranos que pueden indicar la entrada en estado de shock. Clínicamente, aparecen otros indicadores que pueden poner en evidencia la presencia del shock, como son la palidez y frialdad cutánea y la sudoración. Se comienza a instaurar un metabolismo láctico, debido a la falta de oxígeno que sufren los tejidos
- Etapa progresiva o descompensada: si la etiología persiste, o no puede ser controlada, los mecanismos compensadores dejarán progresivamente de ser eficaces. La falta de oxígeno hace que el músculo cardiaco pierda la capacidad de actuar como bomba, por lo que el gasto cardiaco disminuye produciéndose, por tanto, una hipoperfusión a órganos diana. La disminución de la perfusión cerebral hace que el nivel de conciencia vaya disminuyendo progresivamente, hasta llegar incluso al coma. La diuresis se deteriora progresivamente y el metabolismo láctico progresa, haciendo más grave, aún la acidosis metabólica producida.
- Etapa irreversible: si las causas que provocan el shock no se corrigen, este entra en un estadio irreversible en el que se produce un fallo multiorgánico, ante el cual la resucitación resulta extremadamente dificultosa o imposible(1,4).
2.-OBJETIVOS
2.1.- Objetivo general
- Describir el abordaje del shock hipovolémico severo en un servicio de urgencias hospitalario, utilizando como guía un caso clínico.
2.2.- Objetivos específicos
- Detallar la valoración, evolución y diagnóstico médicos específicos.
- Especificar la valoración, diagnóstico, objetivos e intervenciones incluidos dentro del plan de cuidados de Enfermería.
3.- EXPOSICIÓN DEL CASO
3.1.- Historia actual
Rosa María es una paciente de 57 años, que acude, acompañada por su hijo, al servicio de urgencias de nuestro hospital, consultando por un cuadro de dolor abdominal agudo en epigastrio e hipogastrio, acompañado de diarreas auto descritas como de color negruzco y malestar general.
La paciente es atendida en priorización, clasificándola como paciente que debe ser valorada por el servicio de cirugía general. Mientras espera a ser llamada en la sala de espera sufre una disminución del nivel de conciencia, llegando a desvanecerse. El equipo médico y de enfermería de urgencias de medicina interna acude a la sala de espera alertados por los testigos del episodio y se traslada a la paciente a un box del servicio de urgencias de medicina interna A la 1:45 de la mañana se inicia la valoración de la paciente.
Rosa no tiene alergias medicamentosas conocidas y presenta los siguientes antecedentes médicos:
- Hipertensión arterial
- Dislipemia
- Diabetes mellitus tipo II
- Cardiopatía isquémica (IAM lateral, Enero 1992 y IAM inferior, Abril 2011)
- Obesidad
- Reflujo gastroesofágico
- Hipotiroidismo
- Trastorno esquizo-afectivo
3.2.-. Valoración clínica
A su llegada al box de urgencias, a la 1:45 horas, Rosa presenta malestar general, frialdad, palidez, sudoración profusa, signos de mala perfusión periférica y tendencia a la somnolencia.
Rosa es capaz de mantener la permeabilidad de la vía aérea sin necesidad de ningún dispositivo de ayuda.
A nivel respiratorio se encuentra taquipneíca con 24 respiraciones superficiales por minuto, con movimientos respiratorios asimétricos y murmullo vesicular conservado en ambos campos pulmonares. La saturación de oxígeno se mantiene en 95% sin necesidad de aporte suplementario.
A nivel circulatorio se presenta fría, pálida, sudorosa, es decir, con signos de mala perfusión tisular. No presenta ingurgitación yugular. No hay signos de fallo cardiaco. Su frecuencia cardiaca es de 110 latidos por minuto en los primeros momentos y su tensión arterial (TAS/TAD) de 87/56.
Neurológicamente tiende a la somnolencia, manteniendo una valoración en la GCS de 13 puntos (ocular 3, verbal 4 y motora 6).
Abdomen blando y depresible sin masas ni megalias ni signos de irritación peritoneal, con dolor leve (escala EVA 3) a la palpación en hipogastrio
3.2.1.- Pruebas complementarias iniciales
- Analítica general y reserva de concentrados de hematíes en banco de sangre
- Equilibrio ácido base
- Radiografía de tórax y abdomen
- Electrocardiograma (taquicardia sinusal, sin signos de lesión miocárdica aguda)
- Tacto rectal, en el que se evidencian melenas acompañadas de sangre fresca
3.2.2.- Pruebas complementarias posteriores
- Endoscopia, en la que se explora hasta la segunda porción duodenal, sin restos hemáticos ni alteraciones en la mucosa
- Angio-TAC abdominal, en la que se evidencia sangrado en ciego, pero sin evidencias de sangrado activo
3.2.3.- Diagnóstico médico
Shock hipovolémico secundario a sangrado en ciego.
3.2.4.- Tratamiento prescrito
- Dieta absoluta
- Control de constantes horario
- Control diuresis (sondaje vesical)
- Protección gástrica
- Pantoprazol 80 mg en 100 ml de suero fisiológico
- Sueroterapia de choque
- Suero fisiológico 0,9% 1000 ml EV rápido
- Posteriormente, Voluven 1000 ml EV rápido
- Sueroterapia
- Suero fisiológico 500ml con 80 mg de Pantoprazol y 10 mEq de ClK EV cada 12 horas
- Suero glucosado 10% con 10 mEq de ClK cada 8 horas
- Transfusión de 2 concentrados de hematíes
- Pauta de insulina según glicemia en desayuno, almuerzo y cena
3.2.5.- Evolución del cuadro clínico
Rosa, a su llegada al box de urgencias de medicina interna a la 1:50 horas, presenta una tensión arterial (TAS/TAD) de 70/40, con tendencia a la taquicardia, con signos de mala perfusión periférica y tendencia a la somnolencia. Tras la canalización de dos vías periféricas de grueso calibre, se comienza la infusión de líquidos con 1000 ml EV de suero fisiológico 0,9% rápido, presentando tras su administración, a las 2:20 minutos, unas cifras de tensión arterial de 81/56 manteniendo la taquicardia. Tras una nueva valoración del estado del cuadro, se decide la infusión EV de 1000 ml de voluvén rápido, tras cuya administración se produce una subida de las cifras tensionales encontrándose en este momento, a las 2:55 en 100/71 y con persistencia de la taquicardia.
Los valores de hemoglobina y hematocrito iniciales obligan a la transfusión de 2 concentrados de hematíes.
Rosa a la que se le colocó una sonda vesical en la atención inicial, inicia una diuresis proporcional a los líquidos que le han sido infundidos, contabilizándose 1000 ml de orina clara a las 4 horas de estancia en urgencias. Tras la administración de los 2000 ml de volumen y los concentrados de hematíes, las cifras tensionales se acercan a la normalidad presentándose en 107/65 y frecuencia cardiaca de 89 latidos por minuto.
Se decide ingreso en la unidad de sangrantes de nuestro hospital.
3.3.- Proceso enfermero
3.3.1.- Valoración inicial
Rosa es una señora de 57 años que reside sola en su domicilio. Tiene dos hijos que están independizados que van a visitarla al menos una vez a la semana. Ella es independiente para las actividades de la vida diaria pero refiere necesitar mucho tiempo para realizar las tareas porque se cansa con mucha facilidad. Pesa unos 65 Kg. y mide 157 cm.
Con respecto a su salud se autodefine deteriorada. Ha fumado durante muchos años y lo sigue haciendo, pero con una frecuencia menor. Es consciente de que nunca ha tenido en cuenta los problemas de salud que tiene, pero desde que le dio el segundo infarto tuvo que tomarse mucho más en serio sus problemas. La diabetes sabe que no la tiene bien controlada pero no acude al médico desde hace tiempo porque cree que se controlará conforme vaya pasando el tiempo. Hace mucho tiempo que no se hace un análisis sanguíneo rutinario.
La dieta la ha mejorado desde hace unos años. Antes comía muchas grasas y muy pocas frutas y verduras. El médico le avisó de los problemas que podía tener con el sobreañadido de todas sus patologías de base y decidió cambiar sus hábitos alimentarios. Hoy en día refiere comer “más o menos sano”. Las nauseas que presentaba al inicio han desaparecido aunque refiere tener una leve molestia en el estómago.
Las actividades que realiza se limitan a las tareas que desempeña en su casa. Anda por la calle cuando tiene que ir a comprar o cuando va a visitar a alguna vecina. No realiza ejercicio físico y refiere cansarse mucho cuando las tareas son un poco más trabajosas de lo habitual.
Nunca había tenido problemas de este tipo. Nunca ha tenido problemas con la defecación ni con la orina y no sabe porqué le ha ocurrido todo esto. Cree que debería haber acudido antes a urgencias. Lleva muchas horas defecando heces del mismo color negruzco y rojo y piensa que si hubiera acudido antes todo hubiera sido mucho más sencillo. Se encuentra muy asustada aunque la presencia del hijo la tranquiliza. No obstante, demanda información constantemente sobre su evolución y sobre cuál será el resultado final del proceso. Rosa está muy preocupada porque no quiere dejar su casa ni necesitar ayuda para llevarla adelante.
El sueño lo lleva bien porque acaba el día muy cansada. Duerme en torno a las 7-8 horas diarias con muy pocas interrupciones nocturnas.
Las relaciones con las personas que conoce son buenas. Su marido murió hace unos años a causa de una patología oncológica, aunque argumenta que lo ha superado sin demasiados problemas.
3.3.2.- Diagnósticos de Enfermería, objetivos e intervenciones
Diagnóstico de Enfermería
Temor r/c falta de familiaridad con ese tipo de experiencias e/p inquietud persistente, “nunca había tenido problemas de este tipo” y “me encuentro muy asustada”
Objetivos
Control del miedo (1404)
- Busca información para reducir el miedo
- Planea estrategias para superar las situaciones temibles
- Utiliza estrategias de superación efectivas
Intervenciones
Aumentar el afrontamiento (5230)
- Disponer de un ambiente de aceptación
- Proporcionar información objetiva con respecto al diagnóstico, tratamiento y pronóstico
- Ayudar al paciente a desarrollar una valoración objetiva del acontecimiento
Diagnóstico de Enfermería
Déficit de volumen de líquidos r/c pérdida activa de volumen sanguíneo e/p evidencia de hemorragia digestiva, aumento de la frecuencia del pulso, signos de mala perfusión periférica y cambios en el estado mental
Objetivos
Hidratación (0602)
- Membranas mucosas húmedas
- Piel de coloración y temperatura normales
- Ausencia de sudoración
Equilibrio hídrico (0601)
- Pulsos arteriales periféricos
- Ausencia de confusión
- Presión arterial normalizada
- Ausencia de hipotensión y taquicardia
Intervenciones
Manejo de líquidos (4120)
- Realizar sondaje vesical
- Realizar un balance de ingestas y eliminación
- Vigilar el estado de hidratación (mucosas, pulsos, presión arterial, etc.) y signos de sobrecarga
- Administrar terapia EV según prescripción
Manejo de la hipovolemia (4180)
- Mantener dos vías periféricas de grueso calibre permeables
- Vigilar la pérdida de volemia
- Vigilar los sigons vitales
- Realizar transfusión sanguinea y vigilar la aparición de reacción transfusional
Diagnóstico de Enfermería
Conocimientos deficientes r/c proceso de enfermedad desconocido y verbalizaciones del problema e/p no sabe bien qué le ocurre y le inquieta mucho no saber qué tipo de tratamiento le están poniendo
Objetivos
Conocimiento: proceso de enfermedad (1803)
- Descripción del proceso de enfermedad
- Descripción sus signos y síntomas
- Descripción de las complicaciones
Conocimientos: régimen terapéutico (1813)
- Descripción de la justificación del régimen terapéutico
- Descripción de los efectos esperados del tratamiento
- Descripción de la medicación prescrita por el facultativo
Intervenciones
Enseñanza: proceso de enfermedad (5602)
- Describir el proceso de la enfermedad
- Describir signos y síntomas más comunes de la enfermedad
- Proporcionar un número de teléfono al que llamar si surgen complicaciones
Enseñanza medicamentos prescritos (5616)
- Informar sobre el nombre de los medicamentos y sobre la acción y efecto que producen
- Instruir sobre la dosis, vía de administración y duración del efecto
- Explicar los posibles efectos secundarios de la medicación
BIBLIOGRAFÍA
1. Guyton & Hall. Tratado de fisiología médica. 11ª ed. Barcelona: editorial Elsevier; 2006
2. López González, JI. Esquemas prácticos en medicina de urgencias y emergencias. 2ª ed. Editorial Publimed; 2006
3. Servicio Andaluz de Salud. Manejo del paciente con shock. Protocolos de urgencias y emergencias más frecuentes en el adulto. Andalucía. Editado por Junta de Andalucía; 1999: 126-133
4. Prehospital Trauma Life Support. PHTLS. Soporte vital básico y avanzado en el trauma prehospitalario. 6ª edición. Barcelona: Elsevier; 2008