Nº 1 Septiembre y Octubre de 2008
IMPORTANCIA DEL PAPEL DE LA ENFERMERÍA DE URGENCIAS, EN LA DESNUTRICIÓN HOSPITALARIA.
AUTORA: Ana María Morales Peña. Enfermera Experta en Nutrición. Unidad de Gestión Clínica de Endocrinología y Nutrición. Área Hospitalaria “Virgen Macarena”. Sevilla (España).
Dirección de contacto: am-morales@hotmail.com
RESUMEN.
La desnutrición hospitalaria sigue constituyendo un grave problema de morbimortalidad que afecta de forma directa al colectivo de pacientes hospitalizados, y que pesar de los muchos intentos realizados para su control, sigue afectando a porcentajes muy altos de estos pacientes.
Las causas de la desnutrición hospitalaria pueden ser muchas y muy diversas. Pueden ser debidas, tanto a las consecuencias asociadas y derivadas de la propia enfermedad, como a los procedimientos diagnósticos y terapéuticos que son necesarios desarrollar para su atención. Pero de igual forma, pueden ser debidas al escaso énfasis concedido al estado nutricional en la historia clínica, en los planes de cuidados de enfermería, o en los sistemas de codificación y, en muchos casos, debido a la falta de atención generalizada que se le suele prestar a este problema con el consiguiente fallo en la detección y empeoramiento de la desnutrición durante la estancia hospitalaria.
Lo más terrible y descorazonador de esta situación radica en el hecho de que este problema se vería minimizado a extremos muy significativos, con unas simples actuaciones de los profesionales sanitarios y, de manera muy especial, de las enfermeras y enfermeros.
Es preciso considerar que la desnutrición hospitalaria, al igual que sucede con las infecciones nosocomiales, constituye uno de los más clamoroso fracasos de una atención sanitaria que suele vanagloriarse de sus altos niveles de calidad.
Y, si bien este es un problema que debe afectar por igual a todos los profesionales, no es menos ciertos que son aquellos que prestan sus servicios en las unidades de hospitalización, los llamados a vigilar de una forma directa y permanente el estado nutricional de todos los pacientes y, de manera muy especial a aquellos que formen parte de poblaciones de riesgos.
Esta vigilancia, que puede realizarse con medidas tan sencillas y elementales como es la obtención de medidas antropométricas básicas (peso, talla, IMC); debe ser iniciada desde el mismo momento del ingreso, y continuarse a lo largo de toda la hospitalización.
Los Servicios de Urgencias suponen una puerta de entrada al sistema hospitalario lo especialmente significativa, como para que se destaque la importancia que sus profesionales enfermeros tienen, en el establecimiento de estos parámetros iniciales, a partir de los cuales pueda garantizarse un seguimiento y control del riesgo de desnutrición a estos sistemas.
Esta importancia queda evidenciada si consideramos que muchos de los pacientes que ingresan por las urgencias hospitalarias, son pacientes con cuadros nosológicos tributarios de cursar con desnutrición: ancianos, enfermos pluripatológicos, enfermos con patologías crónicas u oncológicas, reingresos, traumatismos, etc.
Con este trabajo pretendemos realizar una llamada de atención a los profesionales de enfermería para que tomen conciencia de la importancia de su papel en la identificación de los pacientes desnutridos, o con riesgos de desnutrición, a fin de instaurar lo antes posible un soporte nutricional adecuado. De igual forma, pretendemos facilitar unas sencillas instrucciones para prevenir el riesgo de la desnutrición hospitalaria, facilitando aquellas herramientas básicas que podemos emplear para registrar de manera precoz los parámetros necesarios para el seguimiento y control de este cuadro que, como hemos señalado, constituye un marcador negativo de la calidad asistencial hospitalaria y, entre ella, de la calidad de la propia enfermería.
PALABRAS CLAVES: Desnutrición. Desnutrición hospitalaria. Peso. Talla, IMC
INTRODUCCIÓN
Una de las grandes paradojas de nuestro actual mundo, la constituye el hecho de que algunas de las causas más frecuentes de la morbimortalidad de sus poblaciones, la constituyen factores que guardan relación con una de las necesidades básicas de los seres humanos para la subsistencia: la nutrición.
Esta paradoja alcanza límites aún más incomprensible cuando se constata que, al lado de una importante parte de la población mundial que sufre situaciones intolerables de falta de nutrientes; otra parte, cada vez más creciente, presenta situaciones totalmente contrarias, y presenta importantes y graves situaciones de sobrepeso y obesidad, por exceso de los mismos. Y, por «rizar el rizo» de estas paradojas, no es difícil que ambas situaciones se den en los mismos países y zonas geográficas.
Estas situaciones son fáciles de constatar a poco que realicemos un análisis observacional desde el punto de vista nutricional en las poblaciones y, de manera más específica, en el medio ambiente sanitario y hospitalario en el que, bien de forma directa, o de forma indirecta, las circunstancias ligadas a los elementos nutricionales conforman un amplio campo de estudio y de situaciones que contribuyen, en la mayoría de los casos a complejizar el proceso salud-enfermedad de una parte muy considerable de la población que atendemos.
Y, si la obesidad constituye, hoy por hoy, un amplio y complejo capitulo de atención que demanda una creciente actitud de preocupación asistencial desde el punto de vista sanitario, por las importantes connotaciones que tiene para la salud de las personas. Es el otro aspecto ligado a lo que conocemos bajo el concepto genérico de “desnutrición” el que constituye, desde mediados del pasado siglo uno de los elementos de preocupación constante, principalmente para los profesionales que de una forma más o menos directa, por su especialización, o por su toma de conciencia en el problema, sienten la responsabilidad de actuar contra unas situaciones que acontecen en el ámbito asistencial hospitalario y para el cual las soluciones al problema no han conseguido ser afrontadas de una manera efectiva, a pesar de las numerosos trabajos y recomendaciones de organismos, tanto nacionales, como internacionales, que se han venido ocupando del tema.
Que la enfermería tiene mucho que decir en este campo, es algo tan obvio y razonable que no creemos necesario extendernos en demasía sobre su consideración toda vez que son los/as profesionales enfermeros/as los/as que desde el principio de sus actuaciones con la persona ingresada, hasta el mismo momento de su egreso hospitalario, los/as que de una forma más efectiva pueden suponer el mejor garante del estado nutricional de la misma, si, como debiera acontecer, mantiene entre sus prioridades la vigilancia, control y seguimiento de los elementos nutricionales.
Como elemento descriptivo es necesario recordar que tanto las valoraciones según el Modelo de Necesidades Básicas de Virginia Henderson, o según los Patrones Funcionales de Salud de Margory Gordon, fijan desde sus comienzos, la necesidad de establecer la situación nutricional de la persona, y como los dos primeros diagnósticos que la NANDA establece, hacen referencia a los desequilibrios nutricionales, por exceso (NANDA 00001) y por defecto (NANDA 00002).
Y, si la importancia de ambos desequilibrios ha sido, y es, puesta de manifiesto en innumerables estudios referenciables al respecto; consideramos que, por su especial relevancia para un análisis de la calidad en la praxis asistencial sanitaria, es el desequilibrio nutricional por defecto, la desnutrición, el que merece, desde el punto de vista asistencial, una mayor atención por parte de los/as profesionales sanitarios, ya que su existencia, cuando está provocada por factores ligados a estas pautas de actuación asistencial, es uno de los indicadores que mejor definen la calidad de la atención sanitaria y, por extensión, de sus profesionales.
DESNUTRICIÓN HOSPITALARIA: DE LAS CAUSAS A LAS CONSECUENCIAS
Una adecuada nutrición es elemento imprescindible para el correcto mantenimiento de la vida y la salud en el organismo humano. Las alteraciones ligadas a la ingesta adecuada de nutrientes, de su deglución, tránsito, digestión, absorción o metabolismo pueden originar situaciones que bajo la denominación de “desnutrición”, vienen a señalar cómo el organismo pierde su capacidad de mantener adecuadamente sus funciones vitales y se sitúa en riesgo, pierde capacidad de defensa frente a agresiones -como la infección-, se alteran los mecanismos de cicatrización y reposición de tejidos lesionados y presenta menor tolerancia y respuesta a tratamientos coadyuvantes.1
Esta situación, si ya es potencialmente peligrosa para una persona normal, en el caso de personas que se encuentran en situación de enfermedad y, de manera singular en ingreso hospitalario, adquiere connotaciones muy significativa que deben ser tenidas en consideración, como hemos señalado, especialmente por los/as profesionales responsables de sus cuidados.
Las circunstancias causantes de esta situación son muchas y por muy diversas causas. En ocasiones pueden estar presentes ya desde el comienzo del ingreso (lo cual hace necesario una constatación de la misma y el inicio de acciones que la corrijan como una parte esencial del tratamiento). Y, en otras ocasiones pueden producirse a lo largo de la estancia hospitalaria, bien relacionada con la propia enfermedad, con los procedimientos terapéuticos precisos de realizar (cirugía, radio o quimioterapia, etc.), o con las propias circunstancias emocionales derivadas de la enfermedad y del ingreso hospitalario.
Es evidente que la enfermedad y el ingreso hospitalario son factores de riesgos que pueden provocar cuadros de desnutrición por diferentes mecanismos y no es aventurado apuntar que, en muchas ocasiones establecen un círculo vicioso que puede conducir a la muerte por todas las causas que se le pueden asociar.
Si a todo ello le unimos las graves consecuencias que para el sistema sanitarios tiene la presencia de estos cuadros que originan el incremento de la estancia hospitalaria, con sus costo añadidos, todo ello nos debe llevar a la conclusión sobre la necesidad de que todos/as los/as profesionales, desde cualquier punto, desde cualquier servicio, desde cualquier situación en la que se sitúen, aporten y contribuyan con sus competencias en la detección y actuaciones de estos cuadros que, como hemos señalado, establecen parámetros decisivos sobre la calidad asistencial sanitaria.
¿QUÉ ES LA DESNUTRICIÓN?
Son muy numerosas las conceptualizaciones que sobre el término “desnutrición” podemos encontrar en la literatura científica, si bien, por establecer un elemento de fácil interpretación, se podría considerar la desnutrición como un trastorno de la composición corporal, consecutivo a un aporte de nutrientes insuficiente respecto a las necesidades del organismo, que se traduce frecuentemente por disminución del compartimiento graso y del nivel de proteínas en sangre y que interfiere con la respuesta normal del huésped frente a la enfermedad y el tratamiento, que se detecta clínicamente por pruebas bioquímicas y antropométricas1. Este balance negativo se asocia a cambios fisiológicos, bioquímicos, e inmunitarios, que condicionan una disminución de la capacidad de respuesta del individuo a diferentes procesos patológicos, aumentando los riesgos de morbimortalidad.
Dependiendo de la causa y del tiempo de evolución, una aproximación clasificatoria nos llevaría a considerar tres tipos básicos:
- Desnutrición calórica: En la que se presenta un balance calórico negativo de evolución prolongada (desde semanas a meses), en donde la persona desarrolla una caquexia (emaciación corporal, o marasmo) con gran pérdida de tejido adiposo y masas musculares. Ej: anorexia nerviosa y tumores que producen disfagia.
- Desnutrición proteica: La cual se caracteriza por el desarrolla de un balance negativo, especialmente nitrogenado. En ésta su evolución es rápida, en días o semanas y, generalmente, suele ser secundaria a una enfermedad hipercatabólica (infección, trauma), presentan hipoalbuminemia y deterioro de parámetros de la respuesta inmune. Ej: algunas neoplasias y en pacientes alcohólicos con mala ingesta de proteínas en su dieta.
- Desnutrición mixta: Que es la que suelen presentar la mayoría de los pacientes desnutridos, con predominio ya sea calórica o proteica en grados variables de intensidad.
En el caso de las personas con ingresos hospitalarios, relacionados o no, con situaciones nutricionales, si que puede establecerse que de alguna manera, esta situación vivencial puede producir fenómenos de desnutrición por diferentes mecanismos que interfiere con la respuesta normal de la persona a su enfermedad y su tratamiento, y pueden establecer una serie de consecuencias entre las que podríamos destacar algunas de las más significativas:
- Incremento del riesgo de infecciones nosocomiales.
- Incremento del riesgo de úlceras por presión.
- Disminución de la efectividad farmacológica.
- Retraso en la cicatrización de las heridas.
- Retraso en la formación del callo de consolidación de fracturas.
- Aumento de las incidencias de dehiscencias de suturas.
- Hipotonía intestinal.
- Atrofia mucosa intestinal (déficit de enzimas absortivas)
- Alteración de la eritropoyesis.
- Atrofia muscular.
- Alteración de la capacidad de respuesta inmune.
- Aumentar las estancias hospitalarias.
- Aumentar las cargas de trabajo en el área de cuidados (enfermería)
- Aumentar los costos sanitarios
Las consecuencias de este hecho también son conocidas: al no recibir el organismo todos los nutrientes que requiere, se alteran su composición y su capacidad funcional, dando lugar a situaciones cada vez más deficitarias, con fallos de órganos o vísceras vitales, hasta terminar en cuadro de extrema gravedad. Un ejemplo cotidiano es la aparición de infecciones al fallar el sistema inmunitario-defensivo del organismo a consecuencia de la desnutrición; la infección aumenta los requerimientos, al tiempo que, con frecuencia, dificulta la alimentación. También ocurre, cuando la desnutrición avanza, que se afecta la capacidad absortiva del aparato digestivo, provocando pérdidas por diarrea, más la imposibilidad de absorber lo ingerido. De igual forma, también la terapia y evolución es dependiente del estado nutricional, obteniéndose mejores resultados en el bien que en el mal nutrido.
Todo ello repercute sobre la evolución de los pacientes y se convierte en un gran problema asistencial en los hospitales, donde se concentran un alto número de personas con cuadros de la suficiente gravedad como para que se vean afectadas por la desnutrición.
Además, las propias condiciones de hospitalización contribuyen a dificultar la alimentación normal de las personas ingresadas: horarios de comidas, dificultad de distribución en las condiciones adecuadas, presentación, etc.). Los procedimientos diagnósticos y terapéuticos que pueden someter a los paciente a situaciones de ayunos prolongados, las terapias que influyen en el apetito, provocan nauseas, etc.
Con todo esto se puede apreciar la paradoja que supone el grave problema de la desnutrición hospitalaria donde pareciera como si no supusiese una grave preocupación para los gestores de los centros hospitalarios, pese a estas graves repercusiones sobre la evolución clínica y los costes hospitalarios.
RELACIÓN ENTRE LA DESNUTRICIÓN Y EL ÁREA DE URGENCIAS
Tras todo lo anteriormente expuesto debemos centrar nuestras observaciones en unas áreas asistenciales que, por sus especiales características organizativas, funcionales, y conceptuales, forman una parte diferenciada y de gran importancia en todo el entramado asistencial hospitalario y, en el caso que nos ocupa, en la vigilancia y establecimiento de las primeras medidas para una efectiva lucha contra la desnutrición hospitalaria. Hacemos referencia a los Servicios y Unidades de Urgencias, Observación y Estancias Cortas.
Podría plantearse el equívoco de que estas unidades, por la limitada presencia en el tiempo en la que las personas permanecen en ellas ingresadas, no tendrían una decisiva importancia en la lucha contra los fenómenos de desnutrición hospitalaria, toda vez que, salvo que los pacientes presenten evidentes signos de desnutrición a su ingreso, los primeros indicadores de que pueden estar sufriendo algún tipo de proceso de desnutrición, no se va a poder detectar hasta pasado varios días del mismo, momento en el cual ya es posible que no se encuentre ingresados en estos servicios.
Sin embargo, nada más alejado de la realidad ya que, como hemos señalado, la lucha contra la desnutrición hospitalaria debe ser considerada como una lucha integral y global de todo el entramado asistencial; desde sus responsables gerenciales, hasta el último profesional que de una forma u otra puede tener la responsabilidad y la obligación de realizar algún tipo de actuación frente a estas situaciones. Y el personal de los servicios y unidades de urgencias, observación, de corta estancias, etc. lo tienen, y de forma muy significativa, como intentaremos analizar.
A tenor de los progresos que en el campo de la desnutrición hospitalaria se vienen realizando, podemos considerar que si bien es un tema que ocupa y preocupa a muchos profesionales y son muchos los intentos que se vienen realizando para luchar contra este indicador negativo de la calidad asistencial; no es menos cierto que los logros no son los que cabrían esperar, que aún queda mucho camino por recorrer y que, a veces bastaría con el establecimiento de una adecuada línea de actuaciones coordinadas de los distintos niveles asistenciales intrahospitalarios, para que este problema disminuyese en gran medida su prevalencia y se pudiesen corregir las importantes desviaciones que actualmente se pueden apreciar ya que si bien, como apunta un autor de tanto prestigio como el Dr. J. I. de Ulíbarri Pérez, “con el actual sistema de detección de la desnutrición no se detecta ni el 10% de los casos que requieren asistencia y cómo los procedimientos de filtro desarrollados hasta ahora no son útiles para la práctica diaria por su baja relación efectividad/costo2”.
Sin embargo consideramos que, contrariamente a lo que señala relativo a que el actual sistema de detección de la desnutrición en los hospitales depende de la sensibilidad de los médicos hospitalarios, nosotros estamos en el convencimiento de que las actuaciones ante la desnutrición hospitalaria no puede ser responsabilidad exclusiva de una sola categoría profesional y sí, como hemos señalado, del conjunto de todos los profesionales implicados -de cualquier forma- con la nutrición y la dietética hospitalaria; de manera muy singular e importante, de la enfermería en todos y cada uno de sus niveles, como de hecho y en el caso del Sistema Sanitario Público de Andalucía, ha quedado establecido en documentos de tanta importancia como es el Proceso de Soporte de Nutrición Clínica y Dietética3.
La implantación y desarrollo de los planes de de cuidados enfermeros, tanto estandarizados como individualizados, nos permiten establecer unas primera líneas de esperanza que, adecuadamente desarrollada pueden ser de una importancia significativa en muchos de los casos que derivan en situaciones de desnutrición hospitalaria.
Una correcta valoración inicial por parte de la enfermería al ingreso de los pacientes, en la que los patrones relacionados con la nutrición queden claramente establecido y en la que se produzca una serie de acciones, sencillas, pero de una importancia decisiva en el devenir de los próximos días o semanas, es la principal y más importante aportación de la enfermería de estas unidades.
Si estas mediciones no se realizan en un plazo breve de tiempo es obvio pensar que difícilmente podremos tener, –pasado un tiempo desde el ingreso–, un referente que nos pueda señalar si la situación de la persona es debida a factores derivados de la hospitalización, o si por el contrario es una circunstancias que acompañaba al paciente en su ingreso, elemento este de gran importancia para poder establecer adecuadas medidas correctores ya que, si desconocemos las posibles causas, difícilmente podríamos actuar frente a ellas, solo podríamos hacerlo ante sus consecuencias y siempre que esto, como hemos dicho, sea debidamente detectado a tiempo.
¿QUÉ PUEDE REALIZAR LA ENFERMERÍA DE URGENCIAS, EN LA LUCHA CONTRA LA DESNUTRICIÓN HOSPITALARIA?
Como hemos apuntado, la principal acción que el personal de enfermería debe mantener en este tema es el de la permanente sensibilización ante el mismo, la concienciación sobre la importancia que esta tiene, tanto para el presente como para el futuro de la evolución del paciente y realizar las intervenciones necesarias que señalamos en el presente trabajo.
El personal de enfermería de estas Unidades no deben “perderse” en el rol de actuar ante la situación de frontera que la persona trae y que motiva su ingreso. Son muchas las teorizaciones de enfermería que mantiene la idea sobre la necesidad de una actitud “holística” ante los cuidados de enfermería, se produzcan estos en cualquier lugar que se produzcan.
Esta actitud holística y de visión integral de la persona hace que tengamos que trabajar no solo pensando en el presente de la situación que demanda nuestros cuidados, sino también en el futuro, en lo que puede acontecer en un plano espacio-temporal diferente al presente, muy posiblemente cuando ya el enfermo no se encuentre en nuestras responsabilidades de cuidados y haya pasado a la de otros compañeros en otros servicios o nivel asistencial. La grandeza de la enfermería radica en su capacidad de no ubicarse competencialmente solo en el presente, sino de visualizar y proyectar el futuro.
Sentada la importancia de la “actitud”, como la competencia más importante a desarrollar, -ya que difícilmente podremos alcanzar logros “si no estamos por la labor de hacerlo”, o nos amparamos en otras justificaciones de tipo laboral u organizativo-. Se deben considerar los otros dos niveles competenciales necesarios para alcanzar estos logros: las competencias de “conocimientos” y las de “habilidades”, ambas, así mismo, esenciales toda vez que por muy sensibilizados que estemos y deseemos colaborar, ninguna efectividad tendría si no conocemos “qué debemos hacer” y “cómo debemos hacerlo”. Es todo ello lo que pretendemos desarrollar, en el deseo de que pueda contribuir a que la Enfermería Urgencias pueda disponer de los instrumentos necesarios para aplicarlos en la lucha contra esta lacra asistencial que constituye la desnutrición hospitalaria-
IMPORTANCIA DE LA VALORACIÓN INICIAL DE ENFERMERÍA.
La realización de una primera y adecuada valoración de enfermería, puede suponer un elemento de gran importancia para detectar situaciones potenciales de riesgo nutricional (en este caso puede ser tanto por defecto, como por defecto), y el establecimiento de las primeras acciones de un correcto “Plan de Cuidados” en el que se tenga en consideración aquellos aspectos que puedan ser motivo de atención nutricional.
No hablamos de una “valoración nutricional intensiva completa” en el sentido que este concepto puede tener desde el punto de vista de los expertos en esta materia. Nos referimos a la detección de elementos que pueden ser importantes a la hora de considerar una posible evolución malnutricional de la persona.
Por ello es importante considerar la existencia de patologías que presentan riesgos de cursar con malnutrición, cuadros tales como:
- Situaciones de sepsis, traumatismos, cáncer, intervenciones quirúrgicas recientes, quemaduras, embarazo, SIDA.
- Presencia de procesos que pueden conllevar pérdidas de nutrientes: diarreas, vómitos, fístulas, abscesos, malabsorción, diálisis.
- Presencia de enfermedades crónicas y sus reagudizaciones: Cirrosis, diabetes EPOC, hepatopatía, neuropatías, pancreatitits, HTA
- Patologías gastrointestinales y/o tratamiento quirúrgico: Chorm, colitis ulcerosas, úlcus, resecciones, disfagias, tumores…
- Tratamientos farmacológicos que alteran la biodisponibilidad de nutrientes: agentes antitumorales, quimioterapia, radioterapia, inmunosupresores, esteróides..
- Dificultades para la masticación y/o deglución: Disfagias, ayunos prolongados, alergias e intolerancias alimentarias, adversión alimentaria, alcoholismo, drogodependencia, factores de ansiedad, depresión, anorexia, pérdida de peso.
Y, entre otras observaciones y datos que en una primera valoración pueden obtenerse, es de igual forma muy importante todo lo que guarda relación con los aspectos sociales de la persona: los elementos socioeconómicos, su situación familiar, situaciones de marginalidad, soledad, creencias, régimen de vida, etc.
Todo ello nos arroja una luz importante sobre el valor que la adecuada Valoración Inicial de Enfermería* tiene para establecer y diseñar, no solo un adecuado Plan de Cuidados, sino para detectar posibles riesgos que solo pueden encontrar posterior sentido a partir de los datos obtenidos en este primer contacto con la atención sanitaria.
* Según el Modelo de Necesidades Básicas de Virginia Henderson, o según los Patrones Funcionales de Salud de Margory Gordon.
MEDICIONES ANTROPOMÉTRICAS.
El segundo aspecto, en orden de importancia, que debemos considerar en las actuaciones enfermeras en la lucha contra la desnutrición hospitalaria desde las Unidades y Servicios de Urgencias y Observación, es el relativo a la medición de los parámetros antropométricos básicos necesarios para la detección de estos cuadros.
En este sentido, somos conscientes de la realidad por la que se desenvuelve la práctica asistencial de enfermería en estas Unidades y Servicios. Las frecuentes limitaciones de recursos materiales y humanos. La sobrecarga y la presión asistencial a la que se ven sometidos. Estas y otras razones establecen serias dificultades para trabajar de una forma adecuada a lo que debiera ser, en muchas ocasiones, una asistencia sanitaria integral, de calidad, y de elevada eficacia.
Pero estas dificultades no justificarían la no realización de intervenciones enfermeras, sencillas y fáciles de realizar, como las que vamos a exponer y que por su sencillez y facilidad, pueden ser realizadas en breves espacios de tiempo, pero cuya importancia futura es de un incalculable valor. Hacemos referencias a las mediciones antropométricas básicas que de manera inexcusable deberían realizarse a todos los pacientes a su ingreso.
Y podría parecer lógica una consideración así, pero estudios al respecto nos demuestra como en unos porcentajes muy elevados, muchos pacientes carecen de estos datos en sus historias de salud y es ello lo que nos debe llevar al compromiso de que bajo ningún concepto quede un solo paciente sin estas mediciones que, podemos agrupar en dos grande apartados.
- Mediciones antropometricas indispensables
- Mediciones antropometricas deseables.
MEDICIONES ANTROPOMÉTRICAS INDISPENSABLES: PESO Y TALLA
La medición del peso y talla debe ser ineludibles y deben ser realizadas en todos los casos, aún en aquellos en los que pueda existir algún tipo de dificultad, sensorial, física, o de cualquier otro tipo.
Para la medición del peso deben ser tenidas en consideración las circunstancias del paciente (la posibilidad o imposibilidad de movilidad y bipedestación), y la de los recursos necesarios (la disponibilidad de balanza, tallímetros). En cualquiera de los casos, la facilidad o dificultad de estas circunstancias no debe ser eximente para que no se realicen estas mediciones o la obtención de los datos
2.1. CALCULO DEL PESO
El peso es una medida antropométrica que por su importancia y sencillez debería realizarse, inexcusablemente al ingreso, y de forma periódica a lo largo del proceso de hospitalización,
El peso y los cambios de peso pueden ser considerados como una de las herramientas más útiles y fáciles para valorar el estado nutricional de una persona ingresada ya que es un indicador global de la masa corporal, fácil de obtener y reproductible.
Es de especial interés conocer:
a) PESO ACTUAL o PESO REAL.
Es el peso que presenta la persona en el momento de la valoración (deseablemente al ingreso).

Es de gran importancia su determinación porque ya nos orienta sobre la posibilidad de la existencia de una desnutrición pre-ingreso si se conoce el peso habitual.
De igual manera, es uno de los referentes para determinar una evolución desnutricional en el futuro de la hospitalización.
Se deben de tener en cuenta a la hora de interpretarlo, la existencia de edemas, ascitis y deshidratación.
b) PESO HABITUAL.
Es el peso que habitualmente suele tener la persona, antes de la situación de enfermedad actual.
PORCENTAJE DE EVOLUCIÓN DEL PESO EN LA HOSPITALIZACIÓN-
Es un método para determinar el porcentaje de pérdida o ganancia de peso en la evolución de la hospitalización, ya que permite calcular la variación de peso respecto al peso habitual. Se calcula mediante la siguiente relación:

Esta relación puede ser utilizada para el cálculo de la pérdida de peso post-ingreso, y por su sencillez y facilidad de cálculo se encuentra al alcance de cualquier profesional que sienta la preocupación de vigilar y prevenir la aparición de la desnutrición hospitalaria.
Se considera que el paciente está en riesgo nutricional si existe una pérdida de peso como la que refleja el siguiente cuadro:
TIEMPO |
IMPORTANTE |
SEVERA |
1 semana |
1 – 2 % |
> 2 % |
1 mes |
5 % |
> 5 % |
3 meses |
7’5 % |
> 7’5 % |
6 meses |
10 % |
> 10 % |
Podemos entender la importancia de la medición del peso al ingreso por cuanto para cálculos tan importantes como es el de la pérdida de peso intrahospitalario, o para el Método de cribado para la detección de la malnutrición en adultos –Sistema MUST-*, es fundamental el conocimiento del dato relativo al peso al inicio de la hospitalización.
*Método de screening que permite identificar pacientes adultos un riesgo de malnutrición. Ver desarrollo al final del artículo.
2.2 Cálculo de la Talla
La talla es la distancia existente entre el vertex y la planta de los pies. Se mide en cms. siendo conveniente para su realización la utilización de un tallímetro de suficiente precisión, y medir a la persona, descalza, de pie erguida, con talones, glúteos y espalda recta, y región occipital de la cabeza en contacto con el plano vertical del tallimetro, en la posición denominada de Frankfort (ver figura)
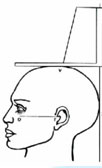 |
PLANO DE FRANKFORT ORBITAL: Margen inferior de la órbita del ojo. TRAGO: Cartílago de la oreja. PLANO DE FRANKFORT: Línea horizontal TRAGO-ORBITAL. VERTEX: Punto más alto del cráneo cuando la cabeza se mantiene en el plano de Frankfort |
TALLADO DE PERSONA EN SITUACIONES DE DIFICULTAD.
No es infrecuente que en la práctica asistencial se nos presente con frecuencia la posibilidad de que el/la paciente no pueda ser tallado en posición de bipedestación (pacientes encamados, en silla de ruedas, desorientados, etc.). Existen para ello una serie de técnicas que debemos conocer por su facilidad de aplicación en la clínica midiendo otros segmentos corporales (CMB –Circunferencia Muscular del Brazo), longitud del cúbito, etc.,)
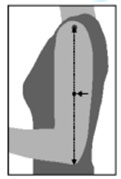
a) ESTIMACIÓN DE LA TALLA A PARTIR DEL ANTEBRAZO:
Técnica: 1. Se realiza como se señala en la figura, poniendo el brazo izquierdo cruzado sobre el pecho, con la mano plana, cerrada y los dedos apuntando al hombre derecho. |
 |
TALLA |
Varon < 65 |
años |
1,94 |
1,93 |
1,91 |
1,89 |
1,87 |
1,85 |
1,84 |
1,82 |
1,80 |
1,78 |
1,76 |
1,75 |
1,73 |
1,71 |
|||
(metros) |
Varón > 65 |
años |
1,87 |
1,86 |
1,84 |
1,82 |
1,81 |
1,79 |
1,78 |
1,76 |
1,75 |
1,73 |
1,71 |
1,70 |
1,68 |
1,67 |
|||
LONGITUD |
ANTEBRAZO (cms) |
32 |
31,5 |
31 |
30,5 |
30 |
29,5 |
29 |
28,5 |
28 |
27,5 |
27 |
26,5 |
26,0 |
25,5 |
||||
TALLA |
Mujer < 65 |
años |
1,84 |
1,83 |
1,81 |
1,80 |
1,79 |
1,77 |
1,76 |
1,75 |
1,73 |
1,72 |
1,70 |
1,69 |
1,68 |
1,66 |
|||
(metros) |
Mujer < 65 |
años |
1,84 |
1,83 |
1,81 |
1,79 |
1,78 |
1,76 |
1,75 |
1,73 |
1,71 |
1,70 |
1,68 |
1,66 |
1,65 |
1,63 |
|||
TALLA |
Varon < 65 |
años |
1,69 |
1,67 |
1,66 |
1,64 |
1,62 |
1,60 |
1,58 |
1,57 |
1,55 |
1,53 |
1,51 |
1,49 |
1,48 |
1,46 |
|||
(metros) |
Varón > 65 |
años |
1,65 |
1,63 |
1,62 |
1,60 |
1,59 |
1,57 |
1,56 |
1,54 |
1,52 |
1,51 |
1,49 |
1,48 |
1,46 |
1,45 |
|||
LONGITUD |
ANTEBRAZO (cms) |
25,0 |
24,5 |
24,0 |
23,5 |
23,0 |
22,5 |
22,0 |
21,5 |
21,0 |
20,5 |
20,0 |
19,5 |
19,0 |
18,6 |
||||
TALLA |
Mujer < 65 |
años |
1,65 |
1,63 |
1,62 |
1,61 |
1,59 |
1,58 |
1,56 |
1,55 |
1,54 |
1,52 |
1,51 |
1,50 |
1,48 |
1,47 |
|||
(metros) |
Mujer > 65 |
años |
1,61 |
1,60 |
1,58 |
1,56 |
1,55 |
1,53 |
1,52 |
1,50 |
1,48 |
1,47 |
1,45 |
1,44 |
1,42 |
1,40 |
|||
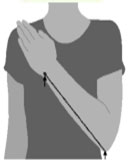
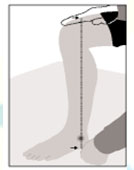
b) ESTIMACIÓN DE LA TALLA A PARTIR DE LA DISTANCIA RODILLA-TALÓN.
| Técnica: 1. Debe medirse, a ser posible, en la pierna izquierda, con el paciente sentado, sin zapatos y con la rodilla en ángulo recto*. 2. Medir la distancia entre la mano puesta encima de la rodilla y el punto de contacto del talón con el suelo, siguiendo una línea recta que debe pasar por el maleolo externo. 3. Redondear la medida en 0’5 cms. 4. Llevar el resultado a la siguiente tabla |
 |
.
*Tambien puede realizarse a enfermos encamados, poniendo la pierna en ángulo de 90º
TALLA |
Varón 18-59 años |
1,94 |
1,93 |
1,92 |
1,91 |
1,90 |
1,89 |
1,88 |
1,87 |
1,865 |
1,86 |
1,85 |
1,84 |
1,83 |
1,82 |
1,81 |
(metros) |
Varón 60-90 años |
1,94 |
1,93 |
1,92 |
1,91 |
1,90 |
1,89 |
1,88 |
1,87 |
1,86 |
1,85 |
1,84 |
1,83 |
1,82 |
1,81 |
1,80 |
LONGITUD |
RODILLA-TALÓN (cms) |
65,0 |
64,5 |
64,0 |
63,5 |
63,0 |
62,5 |
62,0 |
61,5 |
61,0 |
60,5 |
60,0 |
59,5 |
59,0 |
58,5 |
58,0 |
TALLA |
Mujer 18-59 años |
1,89 |
1,88 |
1,875 |
1,87 |
1,86 |
1,85 |
1,84 |
1,83 |
1,82 |
1,81 |
1,80 |
1,79 |
1,78 |
1,77 |
1,76 |
(metros) |
Mujer 60-90 años |
1,86 |
1,85 |
1,84 |
1,835 |
1,83 |
1,82 |
1,81 |
1,80 |
1,79 |
1,78 |
1,77 |
1,76 |
1,75 |
1,74 |
1,73 |
TALLA |
Varón 18-59 años |
1,80 |
1,79 |
1,78 |
1,77 |
1,76 |
1,75 |
1,74 |
1,73 |
1,72 |
1,71 |
1,705 |
1,70 |
1,69 |
1,68 |
1,67 |
(metros) |
Varón 60-90 años |
1,79 |
1,78 |
1,77 |
1,76 |
1,74 |
1,73 |
1,72 |
1,71 |
1,70 |
1,69 |
1,68 |
1,67 |
1,66 |
1,65 |
1,64 |
LONGITUD |
RODILLA-TALÓN (cms) |
57,5 |
57,0 |
56,5 |
56,0 |
55,5 |
55,0 |
54,5 |
54,0 |
53,5 |
53,0 |
52,5 |
52,0 |
51,5 |
51,0 |
50,5 |
TALLA |
Mujer 18-59 años |
1,75 |
1,74 |
1,735 |
1,73 |
1,72 |
1,71 |
1,70 |
1,69 |
1,68 |
1,67 |
1,66 |
1,65 |
1,64 |
1,63 |
1,62 |
(metros) |
Mujer 60-90 años |
1,72 |
1,71 |
1,70 |
1,69 |
1,68 |
1,67 |
1,66 |
1,65 |
1,64 |
1,63 |
1,625 |
1,62 |
1,61 |
1,60 |
1,59 |
TALLA |
Varón 18-59 años |
1,66 |
1,65 |
1,64 |
1,63 |
1,62 |
1,61 |
1,60 |
1,59 |
1,58 |
1.57 |
1,56 |
1,555 |
1,55 |
1,54 |
1,53 |
(metros) |
Varón 60-90 años |
1,63 |
1,62 |
1,61 |
1,60 |
1,59 |
1,58 |
1,57 |
1,56 |
1,55 |
1,54 |
1,53 |
1,52 |
1,51 |
1,49 |
1,48 |
LONGITUD |
RODILLA-TALÓN (cms) |
50,0 |
49,5 |
49,0 |
48,5 |
48,0 |
47,5 |
47,0 |
46,5 |
46,0 |
45,5 |
45,0 |
44,5 |
44,0 |
43,5 |
43,0 |
TALLA |
Mujer 18-59 años |
1,61 |
1,60 |
1,59 |
1,585 |
1,58 |
1,57 |
1,56 |
1,55 |
1,54 |
1,53 |
1,52 |
1,51 |
1,50 |
1,49 |
1,48 |
(metros) |
Mujer 60-90 años |
1,58 |
1,57 |
1,56 |
1,55 |
1,54 |
1,53 |
1,52 |
1,51 |
1,50 |
1,49 |
1,48 |
1,47 |
1,46 |
1,45 |
1,44 |
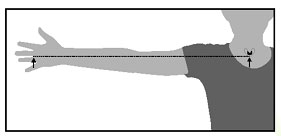
C) ESTIMACIÓN DE LA TALLA A PARTIR DE LA EXTENSIÓN DEL BRAZO.
| Técnica: 1. Poner el brazo en horizontal con hombro y muñeca recta. 2. Medir la distancia entre la el ángulo inferior de la “V” del esternón y la base del dedo medio de la mano. 3. Redondear en 0’5 cms. 4. Llevar el resultado a la siguiente tabla. |
 |
*Tambien puede realizarse a enfermos encamados, poniendo la pierna en ángulo de 90º
TALLA |
Varon < 65 |
años |
1,94 |
1,93 |
1,91 |
1,89 |
1,87 |
1,85 |
1,84 |
1,82 |
1,80 |
1,78 |
1,76 |
1,75 |
1,73 |
1,71 |
|||
(metros) |
Varón > 65 |
años |
1,87 |
1,86 |
1,84 |
1,82 |
1,81 |
1,79 |
1,78 |
1,76 |
1,75 |
1,73 |
1,71 |
1,70 |
1,68 |
1,67 |
|||
LONGITUD |
ANTEBRAZO (cms) |
32 |
31,5 |
31 |
30,5 |
30 |
29,5 |
29 |
28,5 |
28 |
27,5 |
27 |
26,5 |
26,0 |
25,5 |
||||
TALLA |
Mujer < 65 |
años |
1,84 |
1,83 |
1,81 |
1,80 |
1,79 |
1,77 |
1,76 |
1,75 |
1,73 |
1,72 |
1,70 |
1,69 |
1,68 |
1,66 |
|||
(metros) |
Mujer < 65 |
años |
1,84 |
1,83 |
1,81 |
1,79 |
1,78 |
1,76 |
1,75 |
1,73 |
1,71 |
1,70 |
1,68 |
1,66 |
1,65 |
1,63 |
|||
TALLA |
Varon < 65 |
años |
1,69 |
1,67 |
1,66 |
1,64 |
1,62 |
1,60 |
1,58 |
1,57 |
1,55 |
1,53 |
1,51 |
1,49 |
1,48 |
1,46 |
|||
(metros) |
Varón > 65 |
años |
1,65 |
1,63 |
1,62 |
1,60 |
1,59 |
1,57 |
1,56 |
1,54 |
1,52 |
1,51 |
1,49 |
1,48 |
1,46 |
1,45 |
|||
LONGITUD |
ANTEBRAZO (cms) |
25,0 |
24,5 |
24,0 |
23,5 |
23,0 |
22,5 |
22,0 |
21,5 |
21,0 |
20,5 |
20,0 |
19,5 |
19,0 |
18,6 |
||||
TALLA |
Mujer < 65 |
años |
1,65 |
1,63 |
1,62 |
1,61 |
1,59 |
1,58 |
1,56 |
1,55 |
1,54 |
1,52 |
1,51 |
1,50 |
1,48 |
1,47 |
|||
(metros) |
Mujer > 65 |
años |
1,61 |
1,60 |
1,58 |
1,56 |
1,55 |
1,53 |
1,52 |
1,50 |
1,48 |
1,47 |
1,45 |
1,44 |
1,42 |
1,40 |
|||
MEDICIONES ANTROPOMÉTRICAS DESEABLES:
Cálculo del IMC (Índice de Masa Corporal)
El Índice de Masa Corporal (IMC) –siglas en inglés: BMI (Body Mass Index)-, es también conocido con el nombre de índice de Quételet (Lambert Jacques Quételet).
El IMC se utiliza como un indicador nutricional desde principio de la década de los años 80, y se considera un parámetro muy útil, tanto para el diagnóstico de la obesidad, como un marcado de gran sencillez para determinar la posibilidad de un cuadro de desnutrición.
Define el nivel de adiposidad de acuerdo con la relación de peso a estatura, eliminando así la dependencia en la constitución y se puede calcular fácilmente a partir de la siguiente fórmula:
FORMULA PARA EL CÁLCULO DEL IMC
PESO ACTUAL (en Kg)
I.M.C. : ----------------------------------------
ALTURA2 (en metros)
Los valores que se obtienen en este cálculo nos pueden orientar de la siguiente manera:
VALOR MÍNIMO |
VALORACIÓN |
VALOR MÁXIMO |
|
DEFICIENCIA NUTRICIONAL DE 3º |
16 |
16 |
DEFICIENCIA NUTRICIONAL DE 2º |
17 |
17 |
DEFICIENCIA NUTRICIONAL DE 1º |
18’5 |
18,5 |
BAJO PESO |
20 |
20 |
NORMOPESO |
25 |
25 |
SOBREPESO |
30 |
30 |
OBESIDAD DE 1º |
35 |
35 |
OBESIDAD DE 2º |
40 |
45 |
OBESIDAD DE 3º |
|
CÁLCULO DEL IMC CUANDO NO SE PUEDE OBTENER PESO Y/O TALLA.
Es posible que en determinadas circunstancias y de manera especial en personas con dificultad de movimiento, encamados o en silla de ruedas, no podamos obtener el peso y/o la talla del paciente para efectuar el cálculo de IMC, en estos casos se puede recurrir a otras determinaciones de segmentos corporales tales como:
Circunferencia del brazo (CB) o Perímetro Braquial (PB):
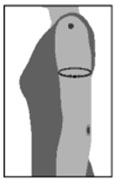
Es la medida obtenida mediante la medición de una cinta métrica que se coloca alrededor del brazo en el punto medio entre el acromion y el olécranon.
|
TÉCNICA: 1. Doblar el codo hasta que forme un ángulo de 90º con el antebrazo.
Estas medidas nos orienta hacia el hecho de que una CB <23,5 cms., probablemente se corresponda con un IMC < 20 Kg/m2., y que modificaciones de, al menos un 10% probablemente correspondan a cambios de peso y de IMC del 10% o más. |
La medición del perímetro braquial es un método de medición antropométrica que por su sencillez y facilidad de medición, puede ser usada para estimar el cambio en el peso en un período de tiempo dado y de gran utilidad en pacientes crónicos.
Por estas razones debería de ser una medición rutinaria en la práctica asistencial, debiendo ser realizada y registrada de manera periódica.
MUST (Malnutrition Universal Screening Tool)
El Sistema MUST es un método de screening que permite identificar pacientes adultos un riesgo de malnutrición.
Consta de cinco pasas en los que se valoran en el momento de la realización:1. Peso Actual. 2. Peso Habitual. 3. Pérdida de Peso Involuntaria en los últimos 3-6 meses. 4. Talla. 5. Índice de Masa Corporal (IMC).6. Ingesta de alimentos en la última semana. 7. Padecimiento de una enfermedad aguda en el momento.
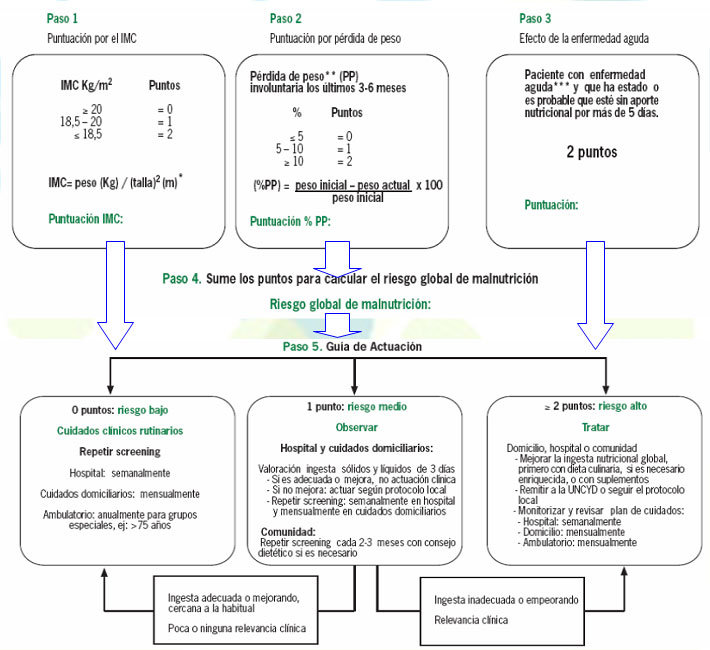
* Si no se puede pesar o medir al paciente, se pueden realizar las mediciones alternativas señaladas.
** Factor de riesgo nutricional más importante que el IMC.
***Incluye condiciones agudas fisiopatológicas o psicológicas, pacientes críticos, dificultades para tragar (AVC), Traumatismo craneoencefálico,
BIBLIOGRAFÍA
1. Consejo Interterritorial del Sistema Nacional de Salud. Guía de Práctica Clínica de Nutrición Enteral Domiciliaria.
2. J. I. de Ulíbarri, A. González-Madroño, P. González Pérez, G. Fernández,F. Rodríguez Salvanés, A. Mancha Álvarez-Estrada y A. Díaz. Nuevo procedimiento para la detección precoz y control de la desnutrición hospitalaria. Nutr. Hosp. (2002) XVII (4) 179-188.
3. Proceso de soporte de nutrición clínica y dietética. Consejería de Salud. Junta de Andalucía. 2006
4. Libro Blanco de la Nutrición en España. EL LIBRO BLANCO DE LA DESNUTRICIÓN EN ESPAÑA Coordinador: J. I. de Ulíbarri. Editores: A. García de Lorenzo, P. P. García Luna, P. Marsé, M. Planas. Sociedad Española de Nutricion Enteral y Parenteral (SENPE) MADRID 2004
5. J. I. de Ulibarri Pérez, M. J. Picón César, E. García Benavent, A. Mancha Álvarez-Estrada. Detección precoz y control de la desnutrición hospitalaria. Nutrición Hospitalaria. (2002) XVII (3) 139-146
6. Cabrerizo L y cols.: Incidencia de malnutrición en pacientes hospitalizados. Nutrición Hospitalaria, 1996,
7. Xandri Graupera, J.Mª. Valoración Nutricional. Enfermería Global. Nº 3. Noviembre 2003.
8. Ulíbarri JI, Picón MJ, García E y Mancha A: Detección precoz y control de la desnutrición hospitalaria. Nutrición Hospitalaria, 2002
9. Farre R, Frasquet I e Ibor JF: Complicaciones postoperatorias en pacientes malnutridos: impacto economico y valor predictivo de algunos indicadores nutricionales. Nutrición Hospitalaria. 1998,13(5):233-239.
10. Documentos de Consenso SENPE. Ed. SENPE. Zaragoza,1998. http://www.senpe.com
11. J. I. de Ulíbarri. La desnutrición hospitalaria. Nutricion Hospitalaria (2003).18 (3) 109-112.Nutr. Hosp. (2003) XVIII (2) 53-56
12. Serrano-Corredor S, López F, Rivas-López FA y de la Rubia-Nieto A: Parámetros nutricionales y morbimortalidad en hospitalización clínica. Nutrición Hospitalaria, 1993, 8:109-114.
13. Roldán Avina JP, Pérez Camacho I, Irles Rocamona JA y Martín Gómez R: Malnutricion en pacientes hospitalizados:estudio prospectivo y aleatorio. Nutrición Hospitalaria. 1995, 10:192-198.
14. Hurtado Sánchez, José Antonio: Malnutrición hospitalaria: ¿Paradoja o triste realidad?. Enfermería Global. Nº 7. Noviembre, 2005
15. Martin,C.Montilla,T.Díaz,J.Martínez,P: Nutrición y Dietética. Ediciones DAE (Paradigma).Madrid.2000.
16. Conclusiones del II Foro de Debate SENPE sobre desnutrición hospitalaria. A. García de Lorenzo, J. Álvarez, M. V. Calvo, J. I. de Ulíbarri, J. del Río, C. Galbán, P. P. García Luna, P. García Peris, F. La Roche, M. León, M. Planas, A. Pérez de la Cruz, C. Sánchez y J. L. Villalobos. Nutrición Hospitalaria. (2005) XX (2) 82-87
17. Malnutrition Universal Screening tool “MUST”. Malnutrition Advisory Group. BAPEN 2006. www.bapen.org.uk.
18. Medline Plus. http://www.nlm.nih.gov/medlineplus/spanish/ency/article/000404.htm