Nº19 Mayo - Junio de 2011
SEGURIDAD PROFESIONAL EN EL APHM:
¿CUÁL ES SU IMPORTANCIA PARA EL EQUIPO DE ENFERMERÍA?.
AUTORÍA
Maria da Graça Piva
Roberta de Almeida da Silva
Tatiana Piva Porto
Leandro Augusto Hansel
* Consejo Regional de Enfermería de Río Grande del Sur (Brasil)
Dirección para correspondencia:
enfermeriadeurgencias@enfermeriadeurgencias.com
RESUMEN
Este artículo tiene por objeto tiene por objeto determinar si las enfermeras profesionales activos en la atención al cliente de servicios de emergencia móvil reconoce el PPE recomendado por la ley y tiene conocimiento sobre la importancia de su uso en la toma de la atención de los seguros de enfermería para él mismo y otros profesionales que trabajan en este ámbito. Se trata de un estudio cualitativo y exploratorio. Los datos fueron recolectados a través de un cuestionario semi-estructurado, en una muestra de 16 Básico de Servicios de Enfermería pública coordinada Móvil de Urgencia de Río Grande do Sul, Brasil. El método utilizado para el análisis de datos fue el análisis de contenido. Sobre la base de la interpretación de los datos y la identificación de las necesidades de los profesionales de enfermería se han desarrollado materiales informativos y programas, cuyo objetivo es educar y orientar el uso adecuado de los EPI’s por el personal de enfermería en APHM.
PALABRAS CLAVE
Servicios Médicos de Urgência; Enfermagem, Salud Laboral
TITLE
ABSTRACT
This article aims to aims to identify whether the Professional Nurses active in Customer Service mobile emergency care recognizes the EPI recommended by law and has knowledge about the importance of its use in making the care of nursing insurance for himself and other professionals who work in this area. This is a qualitative study and exploratory. Data were collected via a questionnaire with semi-structured, involving a sample of 16 Basic Nursing Coordinated Services Mobile Emergency public of Rio Grande do Sul, Brazil. The method used for data analysis was content analysis. Based on the interpretation of data and identifying the needs of nursing professionals have been developed informational materials and programs, which aim to educate and guide the proper use of EPI’s by the nursing staff in APHM.
KEY WORDS
Emergency Medical Services, Nursing, Occupational Health
INTRODUCCIÓN
Originalmente el tema de esta investigación fue delimitado por un grupo de Enfermeros brasileños investigadores que actúan en el Departamento de Fiscalización (DEFISC) del Conselho Regional de Enfermagem do Rio Grande do Sul (COREN-RS), estado localizado al Sur de Brasil.
El COREN-RS es una autarquía federal que regula el ejercicio de la Enfermería, concede el registro para la actuación en las tres categorías que existen en Brasil: Enfermero, Técnico y Auxiliar de Enfermería, y realiza la fiscalización efectiva de la profesión.
El DEFISC, a través de su actuación tiene acceso al registro de todas las unidades de atendimiento móvil de urgencia y emergencia (SAMU), lo que facilitó la delimitación de la muestra y del público objetivo.
El SAMU, conocido por toda la sociedad brasileña, es una red de atendimiento que desde hace siete años viene siendo considerado el servicio prehospitalario más grande del mundo. Con la meta de la universalización y la regionalización, alcanzando a todos los brasileños, el servicio aporta innumerables beneficios al atendimiento prehospitalario (APH).
En el estado, el SAMU más antiguo es el de Porto Alegre, que cumplió quince años. El servicio fue implantado en 1995, como resultado de un acuerdo de cooperación técnica entre Brasil y Francia. A partir de entonces, el APH cobró fuerza en Brasil.
De ahí en adelante aparecieron las Órdenes Ministeriales del Ministerio de Salud y Consejo Federal de Medicina y Enfermería, disciplinando el sistema de urgencia y emergencia en el país.
En sus primeros seis meses, el SAMU Porto Alegre realizó 664 atendimientos; hoy ya pasan los 18 mil.
Los cambios y las evoluciones técnico-asistenciales en el área de de la salud son constantes e inevitables en la actual condición global. Actualmente son desbravadas áreas cada vez más específicas, como la genética, la nanotecnología, el desarrollo de medicamentos, vacunas y curas para enfermedades que antes sentenciaban la muerte del que las contraía.
En ese contexto tecnológico, aún se busca introducir un carácter sociocultural basado en la humanización de todo y cualquier atendimiento ofrecido a los usuarios de los servicios de salud, sean públicos o privados.
Sin embargo, para alcanzar esta compleja agrupación formada por alta tecnología y humanización, que busca la cura integral del individuo y la sociedad, un planteamiento de logística surge, la necesidad y dificultad de pensar políticas integradoras de asistencia al usuario que utiliza un servicio de salud1.
Para realizar tal afirmación es necesario comprender el proceso de formación, implementación, alimentación y evaluación de cada servicio y sistema de salud para entonces vislumbrar posibilidades de mejoras eficaces y efectivas, tanto en el sentido tecnológico como en el humanizador, entendiendo qué parte del proceso debe ser trabajada para reprogramar un sistema deficitario.
A partir de esa breve recapitulación de cómo los servicios de salud actualmente evolucionan, este estudio busca hacer el análisis de un proceso específico, relacionado a un campo del área de la asistencia a la salud que viene creciendo de forma significativa, el Servicio de Atendimiento Móvil de Urgencia.
Objetivamente, esta investigación busca identificar si el profesional Enfermero que actúa en el Servicio de Atendimiento Móvil de Urgencia y Emergencia reconoce los EPI’s preconizados por la legislación vigente y si tiene conocimiento de la importancia de su utilización en el sentido de hacer que el atendimiento de Enfermería sea seguro para sí mismo y para los demás profesionales que actúan en el área.
En general, los servicios de urgencia y emergencia vienen convirtiéndose en el tema principal de pautas de discusiones gubernamentales, políticas, económicas, sociales y culturales sobre atención a la salud de la población.
La razón por la cual el atendimiento móvil en carácter de urgencia ocupa un lugar de prioridad en estas discusiones es que este se caracteriza como una posibilidad de evitar la muerte o de reducir complicaciones graves a un individuo o sociedad que necesita cuidados especializados e inmediatos frente a un incidente2,3.
El servicio de atendimiento móvil de urgencia es un sistema complejo, compuesto por detalles que involucran diferentes subsistemas, y, a su vez, estos implican desde la reglamentación de las políticas de salud, asuntos técnicos y de gerenciamiento de recursos materiales y humanos, capacitación técnica de los profesionales, conocimiento hasta la educación continuada, cultura popular y educación en salud; aún así, dos temas don extremamente importantes en este ínterin: la seguridad del usuario y la seguridad del profesional.
Reglamentación del servicio de atendimiento móvil de urgencia
En Brasil, las reglamentaciones que existen para el atendimiento móvil de urgencia y emergencia implican la estandarización de equipos, estructura de los vehículos, establecimiento de las competencias técnicas de cada profesional involucrado y también los procesos de trabajo que demanda este atendimiento.
La Orden Ministerial del Ministerio de la Salud no 2048/2002 reglamenta el funcionamiento del atendimiento móvil del servicio público de salud en el ámbito nacional, con el objetivo de establecer requisitos mínimos de funcionamiento, así siendo una base relevante para la organización de estos servicios.
La misma Orden Ministerial describe las atribuciones de los profesionales que componen el equipo de APHM, que se basa en Leyes Federales, regidas por cada Consejo profesional
Siguiendo la misma directriz, el Consejo Federal de Enfermería y Medicina también reglamentó las atribuciones de cada profesional, que se encuentran regidas por las siguientes resoluciones:
a) Resolución N º 300/2005 COFEN que "Dispone sobre la práctica profesional de Enfermería en Atención Prehospitalaria y el hospital entre".
b) la Resolución N º 1.671/03 del MFC, que "dispone que el Reglamento de la atención pre-hospitalaria y otras medidas".
Reglamentación de los equipos de protección individual.
Según la Orden Ministerial GM 939, de 18 de noviembre de 2008, la institución debe proveer, obligatoriamente, los Equipos de Protección individual, descartables o no, dejándolos a disposición en número suficiente en los puestos de trabajo, de forma que esté garantizada la inmediata provisión o reposición.
Con relación a los Equipos de Protección Individual (EPI) Brasil se preocupó por establecer una reglamentación específica llamada Norma Reglamentaria no 6 (NR 6), la cual describe los ítems principales y las situaciones de utilización.
METODOLOGÍA
El presente estudio es de naturaleza cualitativa con carácter de exploración, y tiene como objetivo conocer las percepciones de los profesionales enfermeros frente al conocimiento, dificultades y vivencias / experiencias de la utilización de los equipos de protección individual en el día a día del proceso de atendimiento de un servicio móvil de urgencia y emergencia pública del Estado do Rio grande do Sul.
La investigación cualitativa busca responder a preguntas muy particulares. Tiene la preocupación con un nivel de realidad que no puede ser cuantificado, pues se trabaja con el universo de significados, motivos, aspiraciones, creencias, valores y actitudes que corresponden a un espacio más profundo de relaciones, de procesos y de fenómenos que no pueden ser reducidos a una operación de variables4.
En el Estado do rio Grande do Sul el servicio público de atendimiento móvil de urgencia está compuesto por 45 bases (compuestas por unidades de atendimientos básicos o avanzados). Para gestionar el servicio de Enfermería de esta estructura existe un Enfermero Coordinador General, y cada base tiene su Enfermero Coordinador Específico, totalizando 45 profesionales Enfermeros.
Considerando esto, se enviaron por e-mail a los Enfermeros Coordinadores Específicos de las bases de atendimiento cuestionarios semiestructurados (Apéndice A), compuestos por preguntas abiertas y cerradas pertinentes al tema. Las preguntas cerradas, destinadas a obtener información sociodemográfica del encuestado (sexo, educación, edad, etc.) y respuestas de identificación de opinión (sí – no, lo conozco – no lo conozco, etc) y, las preguntas abiertas, destinadas a profundizar las opiniones5.
Cabe notar que adjunto a los cuestionarios se enviaron un término de consentimiento libre e informado (Apéndice A), que siguió los principios éticos descriptos en la Resolución No 196 de 10 de octubre de 1996, del Consejo Nacional de la Salud, que se refiere a la investigación con seres humanos5.
Para la identificación de los participantes de la investigación y observaciones se utilizó un sistema de codificación para garantizar el anonimato de los investigados, en el que se hizo referencia a los participantes como: Enfermero 1, Enfermero 2, Enfermero 3...; seguido por un numeral ordinal, hasta que se completara la totalidad de los cuestionarios respondidos. Los datos estarán bajo poder de los investigadores por un periodo de cinco años y, posteriormente, serán destruidos.
Del total de 45 cuestionarios enviados, 16 (dieciséis) se completaron y se devolvieron a los investigadores, en ese sentido, es pertinente notar que la muestra en la investigación cualitativa no se basa en el criterio numérico para garantizar la representatividad, de esa forma, una muestra apropiada es la que posibilita abarcar todo el contexto del problema investigado en sus múltiples dimensiones6.
Los datos obtenidos han sido categorizados y trabajados a partir de la técnica de análisis de contenido, que comprende las siguientes etapas cronológicas:
a) primera etapa: organización del material que será analizado. En este momento, de acuerdo a los objetivos de estudio, se define, principalmente, unidad de registro, unidad de contexto, fragmentos significativos y categorías. Para eso, se hace necesaria la lectura del material, el investigador debe entrar en contacto con la estructura del trabajo, y, así, descubrir las orientaciones para el análisis y, con eso, registrar impresiones sobre el mensaje.
b) segunda etapa: es el momento de aplicar lo que se definió en la etapa anterior. Es la etapa más larga. Puede existir la necesidad de hacer varias lecturas de un mismo material.
c) tercera etapa: sucede a partir de principios de un tratamiento cuantitativo. Sin embargo, como la investigación se presenta como un procedimiento cualitativo, es justamente en esta etapa en la que se debe tratar de descubrir el contenido subyacente a lo que está siendo expresado. Sin excluir las informaciones estadísticas, buscando apuntar, por ejemplo, a ideologías, tendencias y otras determinaciones características de los fenómenos cualitativos que serán analizados7:76.
Cabe resaltar que el producto final de una investigación, por más brillante que sea, siempre debe ser encarado de forma provisoria y aproximativa. Pues, por tratarse de una ciencia, las afirmaciones pueden superar conclusiones previas y ser superadas por otras afirmaciones futuras4.
ANÁLISIS DE LOS DATOS Y PRESENTACIÓN DE LOS RESULTADOS
A continuación serán presentados los datos y los resultados de esta investigación. Estos fueron categorizados de acuerdo al núcleo de sentido, considerando el objetivo propuesto por el estudio.
El siguiente cuadro proviene de las preguntas “01” y “03” del instrumento de investigación, las cuales traen respectivamente las siguientes indagaciones: “¿Como empleado de atendimiento de urgencia y emergencia, conoce todos los equipos de protección individual (EPI’s) necesarios para realizar su trabajo?” y ¿Tuvo alguna capacitación en su trabajo para la utilización de “EPI’s”?
Cuadro 1: Conocimiento y capacitación de los Enfermeros sobre los EPI’s
Sí conoce y no tuvo capacitación en su trabajo |
E13, E14, E15, E16 |
Sí conoce y tuvo capacitación en su trabajo |
E1, E2, E3, E4, E5, E6, E7, E8, E9, E10 |
No conoce y no fue capacitado en su trabajo |
E11, E12 |
Fuente: Piva et al. (2010).
Gráfica 1
Conocimiento y capacitación de los Enfermeros sobre los EPI’s
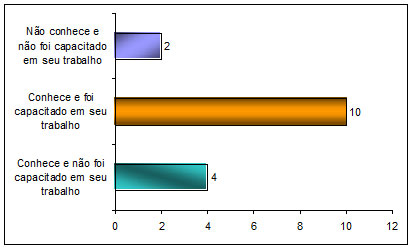
En el cuadro anterior es evidente que la mayoría de los encuestados fue capacitado en su local de trabajo para el uso de EPI’s. Esa acción educativa es de fundamental importancia, pues el objetivo del servicio de atendimiento móvil de urgencia tuvo un crecimiento substancial a través de los tiempos, y principalmente en los últimos diez años, cuando se elaboraron nuevos procesos y protocolos de atendimiento, así como, en el mismo periodo, fue constituida la legislación (Orden Ministerial 2048/2002) que actualmente rige el servicio de atendimiento móvil brasileño.
El aspecto más notable de la evolución del atendimiento prehospitalario móvil (APHM) se caracteriza por la especialización del servicio en el local del incidente, pues, en los principios del APHM la función principal era conducir la víctima lo más rápido posible al servicio hospitalario de mayor complejidad, mientras que, actualmente, sucede una reorganización de este concepto, según la cual se busca ofrecer un atendimiento de soporte avanzado de vida, que identificará los daños de las víctimas, implementar los tratamientos primarios (aunque sean complejos) y por fin conducir al local más cercano y adecuado para tratarlos, sin que sea siempre el complejo hospitalario más completo, pero sí considerando las necesidades del caso y la logística geográfica8.
Considerando eso, los profesionales del APHM están expuestos a una mayor contaminación de agentes biológicos, debido al aumento de los procedimientos invasivos realizados fuera del ambiente hospitalario y por la necesidad de rapidez en la ejecución de estas acciones, que tienen el intuito de disminuir la posibilidad de secuelas de las víctimas9. Agravando esta condición, se observa que dentro de la ambulancia el espacio es limitado, el ambiente cerrado y con poca ventilación, hay recirculación de aire, movimientos cinéticos del tránsito como temblores, sacudidas y proyecciones del cuerpo debido a la aceleración y desaceleración10.
Partiendo de ese presupuesto, el conocimiento y capacitación relacionados a la utilización de EPI’s está justificado, ya que los atendimientos a las víctimas son cada vez más complejos e invasivos, siendo común la realización de intubación, aspiración de contenido traqueal, rafia de vasos por amputación traumática, contención de hemorragias por otras lesiones, acceso central y periférico, masaje cardíaco a cielo abierto, entre otros9.
Tales procedimientos hacen con que el profesional del atendimiento hospitalario sea tan susceptible a los riesgos ocupacionales y accidentes de trabajo como cualquier otro que ofrezca asistencia a la salud. Estos riesgos de contaminación aumentan de acuerdo a la función del profesional en el equipo, en proporción directa con el hecho de tener mayor o menor contacto directo con el paciente9.
Los datos de la pregunta “2 – ¿Cuáles EPI’s tiene a disposición de su trabajo?” fueron divididos en tres categorías fundamentales, siendo presentados como sigue:
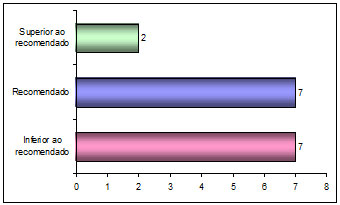
Cuadro 2: Disponibilidad de los EPI’s en las bases de APHM
Inferior al recomendado |
E3, E4, E7, E8, E9, E11, E14 |
Recomendado |
E2, E5, E6, E10, E12, E15, E16 |
Superior al recomendado |
E1, E13 |
Fuente: Piva et al. (2010).
Gráfica 2
Disponibilidad de los EPI’s en las bases de APHM
El cuadro siguiente trae de una forma bastante didáctica situaciones / procedimientos y las respectivas necesidades relacionadas a EPI’s (barreras físicas).
Cuadro 3: Recomendaciones para el uso de EPI’s de acuerdo al procedimiento
Procedimiento |
Lavarse las manos |
Guantes |
Delantal |
Máscara y anteojos de protección |
Examen de pacientes sin contacto con sangre, fluidos corporales, mucosas o piel no íntegra |
|
|
|
|
Examen de paciente incluyendo contacto con sangre, fluidos corporales, mucosas o piel no íntegra |
|
|
|
|
Recogida de exámenes de sangre, orín y heces |
|
|
|
|
Realización de parches |
|
|
|
|
Aplicaciones parenterales de medicamentos |
|
|
|
|
Punción o disección venosa profunda |
|
|
|
|
Aspiración de vías aéreas e intubación traqueal |
|
|
|
|
Endoscopias, broncoscopias |
|
|
|
|
Procedimientos dentarios |
|
|
|
|
Procedimientos con posibilidad de salpicaduras de sangre y secreciones |
|
|
|
|
Fuente: Brasil (2007) adaptado por Piva et al. (2011).
Correlacionando las informaciones del cuadro 2 y 3 podemos verificar que en la mayoría de las unidades de APHM los EPI’s fueron considerados disponibles, siguiendo las recomendaciones del Ministerio de Salud de Brasil.
No obstante, un punto importante debe ser resaltado, pues algunos enfermeros describieron un panorama inferior al recomendado, en lo que se refiere al conocimiento de EPI’s disponibles para el trabajo en APHM. Esto crea una duda importante, o sea, si en un primer momento los profesionales relataron que fueron entrenados en su local de trabajo para el uso de EPI’s, y en un segundo momento no fue posible completar una relación de los equipos mínimos necesarios para el APHM, se puede pensar en una falla en la capacitación y/o déficit en la gestión de exposición ocupacional, al ser este último un modelo que sigue tanto medidas normativas reguladoras, como institucionales9,11912.
El siguiente cuadro de categorías fue elaborado a partir del análisis de las respuestas de la pregunta “4 – Describa un ejemplo en que el uso correcto del EPI ayudó en su seguridad en algún atendimiento”.
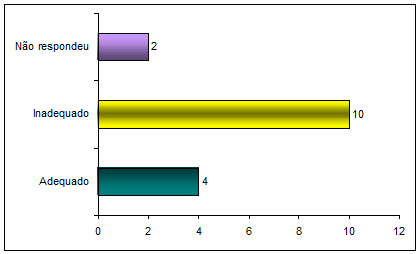
Cuadro 4: Uso adecuado e inadecuado en los ejemplos de utilización de los EPI’s
Adecuado |
E1, E5, E8, E10, |
Inadecuado |
E2, E4, E6, E7, E9, E11, E12, E14, E15, E16 |
No contesta |
E3, E13 |
Fuente: Piva et al. (2010).
En esta pregunta abierta los enfermeros discurrieron a respecto de ejemplos de utilización de EPI’s, estando estos relatos relacionados a la literatura específica, haciendo posible clasificar si el uso del EPI fue adecuado en la situación descripta.
Gráfica 3
Uso adecuado e inadecuado en los ejemplos de utilización de los EPI’s
Siguen algunos fragmentos que traducen el uso inadecuado de los EPI’s en APHM:
“Uso de anteojos de protección con excreción de esputo por traqueotomía” (ENFERMERO 2, 2011).
“Aspiración de sangre vía aérea – salpicadura en los anteojos y en la máscara” (ENFERMERO 4, 2011).
“Anteojos debido a la gran cantidad de secreción orotraqueal que el paciente expedía” (ENFERMERO 7, 2011).
“Uso de anteojos y máscara, el vidrio del aspirador se rompió y la secreción saltó a mi cara” (ENFERMERO 8, 2011).
“Uso de anteojos, no dejar que partículas entren en contacto con mis ojos” (ENFERMERO 9, 2011).
“Diariamente atendemos a pacientes con sangre y el uso de anteojos y guantes, tanto como el de los demás EPI’s, es vital” (ENFERMERO 10, 2011).
“Uso de guantes de procedimiento que evitó el contacto con material contaminado. Uso del chaleco protegiendo el cuerpo de secreciones de sangre. Uso de calzado cerrado” (ENFERMERO 12, 2011).
“Atendimientos con manoseo de mucha sangre, salpicaduras fueron evitadas con el uso de máscara y guantes” (ENFERMERO 14, 2011).
“Trauma y laceración en el brazo con lesión en la arteria, los anteojos protegieron de la sangre oriunda de la región” (ENFERMERO 15, 2011).
Los fragmentos de texto anteriores muestran diferentes situaciones que requirieron la utilización obligatoria de EPI’s, no obstante, el uso de los EPI’s está relacionado al tipo de servicio ofrecido. En el caso del atendimiento móvil en urgencia, la evaluación con relación a los medios de protección individual es bastante particular, pues debe considerarse que en el atendimiento de urgencia se trabaja con incontables variantes y con la imprevisibilidad de los escenarios de atendimiento.
En ese sentido, apenas el “examen clínico” no puede identificar de manera confiable a todos los usuarios / víctimas que sean una amenaza potencial para los profesionales de la salud, para eso existen las precauciones estándar que buscan determinar los EPI’s para cada situación, evitando que el profesional entre en contacto directo con materiales biológicos nocivos9.
Al reportarse al caso del APHM se presenta la imprevisibilidad, y es por eso que el profesional debe estar debidamente vestido para atender toda y cualquier situación que surgirá durante el atendimiento, en lo que se refiere a EPI’s debe utilizar mínimamente las siguientes precauciones básicas:
Barreras físicas: (1) guantes: deben ser utilizados cuando se toca la piel no íntegra, mucosas o áreas contaminadas por sangre u otros fluidos corporales. En el atendimiento al paciente es común que ocurran perforaciones en los guantes; por lo tanto, deben ser examinados regularmente en busca de defectos y cambiados inmediatamente si se observa cualquier problema; (2) máscaras y protectores faciales: las máscaras sirven para proteger la mucosa oral del profesional de salud de la exposición a agentes infecciosos. Si las máscaras faciales o los protectores se humedecen o se ensucian, deben ser cambiados inmediatamente; (3) protección ocular: la protección ocular debe ser utilizada siempre que exista el riesgo de salpicaduras de gotas de fluido infectado, como ocurre al intubar a un paciente que tenga sangre en la orofaringe. Los anteojos comunes no son considerados adecuados, pues no protegen en sentido lateral; (4) delantales, monos, botas: principalmente las ropas deben ser cambiadas inmediatamente si se ensucian9,13.
A partir del análisis de estas directrices, es evidente la inadecuación del uso de EPI’s en la descripción de los ejemplos expuestos en las citaciones anteriores. Y con la interrelación con las informaciones de los cuadros 1 y 3, se puede ver una inconsistencia en los conceptos, pues en el cuadro 1 se explicita que la mayoría de los encuestados conoce los dispositivos EPI’s de su base de atendimiento, y también que la mayoría recibió entrenamiento en su trabajo para utilizar los EPI’s.
Con esa relación se puede ver / confirmar la falta de gestión de la exposición ocupacional, principalmente en lo que se refiere a la utilización de rutina de los EPI’s frente al APHM.
Siguiendo la presentación de los datos y resultados, se observa la categorización proveniente de la pregunta “5” del instrumento de investigación, que busca saber si “¿alguna vez la falta de EPI trajo alguna consecuencia para alguno de los compañeros? Si sí, ¿cómo?”.
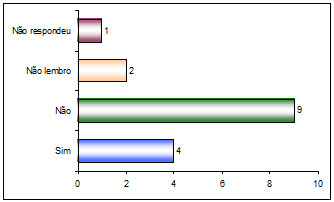
Cuadro 5: Molestias causadas al profesional debido al no uso de EPI’s
Sí |
E2, E4, E12, E16 |
No |
E5, E7, E8, E9, E10, E11, E13, E14, E15 |
No recuerdo |
E1, E6, |
No contesta |
E3 |
Fuente: Piva et al. (2010)
Gráfica 4
Molestias causadas al profesional debido al no uso de EPI’s
Fuente: Piva et al. (2010)
A lo largo del tiempo, la adopción de medidas de bioseguridad en las actividades profesionales viene siendo un desafío para le enfermería. Todos aceptan teóricamente las normas de bioseguridad, sin embargo, aún no están incluidas en la práctica diaria con la misma intensidad14. Eso queda evidente en el registro hecho por los enfermeros 12 y 13 (2011):
“La falta de anteojos de protección individual ocasionó el contacto de la mucosa del ojo con material contaminado del paciente en el cual se hacía una sutura. Procedimiento que hacía un colega médico. Hubo la necesidad de recoger sangre para exámenes de hepatitis B y HIV de ambos” (ENFERMERO 12, 2011).
“La falta de conocimiento de su importancia, que hace con que los profesionales de la salud crean ser como superhéroes, los cuales no se contaminan” (ENFERMERO 13, 2011)
La negación referida por los participantes de la investigación acerca del acontecimiento de consecuencias oriundas del no uso de EPI’s en el APHM, refuerza el “mito del héroe”, alimentado por los medios en la explotación de los acontecimientos y por las corporaciones en su preparo profesional, y debe ser llevado en cuenta como una peligrosa trampa para la salud y la vida de esos profesionales14.
Esto genera un ambiente de falsa seguridad al profesional, pudiendo comprometer negativamente todo el proceso del atendimiento, ocasionando prejuicios, muchas veces irreversibles, tanto para el profesional que ofrece la asistencia cuanto para el usuario que está recibiendo el servicio. Eso queda más claro con un ejemplo, como la transmisión de enfermedades infectocontagiosas, como la hepatitis B y el HIV/SIDA.
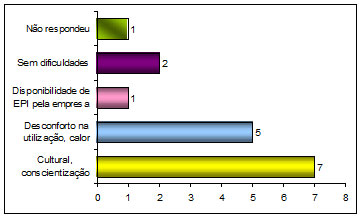
Ya en el cuadro siguiente se ve lo que fue referido en la pregunta “6 – “¿Cuáles son las principales dificultades que considera para utilizar los EPI’s? ¿Por qué?”
Cuadro 6: Dificultades para el no uso de EPI’s
Cultural, concientización |
E1, E2, E4, E8, E12, E13, E15 |
Incomodidad al usarlo, calor |
E5, E9, E10, E14, E16 |
Disponibilidad de EPI por la empresa |
E6 |
Sin dificultades |
E7, E11 |
No contesta |
E3 |
Fuente: Piva et al. (2010)
Gráfica 5
Dificultades para el no uso de EPI’s
Fuente: Piva et al. (2010)
En el cuadro anterior podemos ver que la cultura y la incomodidad pueden ser trabajados concomitantemente, pues una incomodidad relacionada al uso de un EPI está interrelacionada a la cultura y concientización de su utilización. Pues la incomodidad puede ser una forma de escape y/o excusa para el no uso de EPI’s, generando un real potencial de riesgo para un daño del profesional y para el usuario, pudiendo comprometer todo un sistema de organización.
La cultura de la seguridad de una organización es el producto de valores, actitudes, competencias y modelos de comportamiento, tanto individuales como colectivos, que determinan el comprometimiento. El estilo y la facilidad de comunicación entre todos los involucrados15.
Una cultura de la seguridad es parcialmente construida con base en las actitudes y en los valores de los individuos, y cada uno contribuye para la cultura de seguridad a su propio modo. También se espera un fuerte comprometimiento organizacional y administrativo; la seguridad tiene que ser tomada en serio en todos los niveles de organización15.
De hecho, la aplicación de las precauciones no es suficiente para garantizar las medidas de prevención, debe hacer parte de las estrategias de reflexión a propósito de los cambios de comportamiento y las causas de los accidentes. La no adhesión o la baja adhesión a las recomendaciones de la utilización de las barreras de protección es una realidad, lo que lleva a indagar sobre otros factores que pueden estar ayudando a ese tipo de comportamiento14.
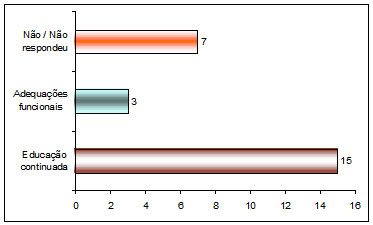
A seguir están descriptas las categorías emergentes de las preguntas “7 – ¿Tiene alguna sugerencia para mejorar los EPI’s? ¿Cuál?” y “8 – ¿Tiene alguna sugerencia para estimular a los profesionales a usar EPi’s? ¿Cuál?”.
Cuadro 7: Sugerencias de acciones para estimular y mejorar la utilización de los EPI’s
Educación continuada |
E1, E2, E3, E4, E5, E6, E7, E8, E10, E11, E12, E13, E14, E15, E16 |
Adecuaciones funcionales |
E5, E15, E16 |
No contesta |
E3, E6, E7, E8, E9, E10, E14 |
Fuente: Piva et al. (2010).
Gráfica 6
Sugerencias de acciones para estimular y mejorar la utilización de los EPI’s
Fuente: Piva et al. (2010)
Las informaciones del cuadro anterior demuestran de forma extremamente clara que la educación continuada es la forma más importante como estimulación y mejora, en lo que se refiere a la conciencia de utilización correcta de los EPI’s en APHM.
La institución deberá, además de proporcionar capacitaciones periódicas a los profesionales sometidos a riesgos ocupacionales, comprobar la realización de las mismas a través de documentos que informen la fecha, el horario, la carga horaria, el contenido proporcionado, el nombre y la formación o capacitación profesional del instructor y de los trabajadores involucrados16.
El preparo de los profesionales debe partir de la institución a través de informativos, entrenamientos, campañas, protocolos y el acompañamiento de estos in loco; sin embargo, los materiales / equipos utilizados en el ambiente prehospitalario deben ser adecuados de acuerdo a la legislación vigente, y las técnicas apropiadas para la completa garantía de la seguridad del profesional.
La participación de enfermeros en las capacitaciones es de suma importancia, pues al conocer la complejidad y la dinámica del servicio, podrán desarrollar estrategias de prevención a la exposición ocupacional más eficaces, elaboradas a partir de las dificultades y actividades desarrolladas por otros profesionales, además de orientar a respecto de las rutinas de atendimiento ya existentes en el servicio14.
A propósito de las mejoras de los EPI’s sugeridas por los participantes de la investigación, pueden ser resumidas en la descripción del Enfermero 5 (2011):
“Un tejido más liviano para el mono – pero que proteja” (ENFERMERO 5, 2011)
Para tal circunstancia es importante resaltar que la organización del trabajo que incluye las adecuaciones funcionales de los EPI’s pueden interferir directamente en el producto final en salud, transformándolo de acuerdo a la influencia de los diferentes elementos del proceso, de las concepciones e intenciones de los agentes a propósito del producto que debe ser construido, en este caso, la calidad y la seguridad de la asistencia al paciente17.
CONSIDERACIONES FINALES
El EPI es considerado una protección para el profesional en el área de la salud y su utilización es esencial en la asistencia al paciente, siendo prioritario en el atendimiento de urgencia y emergencia, vistas las particularidades del mismo, que dimunuem significativamente la exposición a los riesgos biológicos ocupacionales a los profissionales de Enfermeria.
Considerar el riesgo, sin pensar en las consecuencias a corto, mediano y largo plazo, es exponer no solo al profesional, pero también a la sociedad en general, que permanece a merced de esta situación, que puede afectar directamente la calidad y la seguridad de la asistencia ofrecida al usuario.
Se considera, por lo tanto, esencial la inversión en mecanismos y programas que estimulen y promuevan la concientización del profesional en la correcta utilización de los EPI’s y principalmente en su comprometimiento con su salud.
Con el objetivo de atender a la descripción hecha, el COREN-RS buscó medios para alcanzar a los profesionales, concientizándolos de la importancia y relevancia del tema expuesto, a través de los siguientes programas/asignaturas didácticos: (1) Comisión de atendimiento a los desastres con foco en la estandarización del atendimiento de urgencia y emergencia; (2) Cámara Técnica de Urgencia y Emergencia con el objetivo de realizar estudios específicos en el área, promoviendo el estímulo a la investigación; (3) Capacitaciones periódicas en las unidades de atendimiento móvil desprovistas de programas que busquen el perfeccionamiento del profesional y (4) Elaboración del Manual en el que constan los 10 mandamientos para la seguridad del profesional con respecto a los riesgos biológicos (Apéndice B).
De esta forma, se considera pertinente evidenciar que la investigación deberá continuar y que el asunto deberá ser más profundizado, lo que proporcionará evoluciones constantes en esta área específica del conocimiento.
BIBLIOGRAFÍA
-HANSEL, L.A. A produção do cuidado ao usuário no cotidiano do trabalho em saúde. Trabalho de Conclusão de Curso. Bacharelado em Enfermagem. Sociedade Educacional Três de Maio, 2007.
-RODRIGUES, F.J.M. Guias práticos de enfermagem em emergência. 6 ed. Rio de Janeiro: McGraw Hill, 2000.
-BUENO, A.A.; BERNARDES, A. Percepção da equipe de enfermagem de um serviço de atendimento pré-hospitalar móvel sobre o gerenciamento de enfermagem. Florianópolis-SC: Texto Contexto Enfermagem, 2010, Jan. Mar. 19(1):45-53.
-MINAYO, M.C. de S. (org) et al. Pesquisa social : teoria, método e criatividade. 25 ed. Petrópolis: Vozes, 2007.
-RICHARDSON, R.J. Pesquisa social: métodos e técnicas. 3 ed. São Paulo: Atlas, 1999.
-DESLANDES, S.F. A construção do projeto de pesquisa. In: MINAYO, Maria Cecília de Souza (org) et al. Pesquisa social: teoria, método e criatividade. 25 ed. Petrópolis: Vozes, 2007.
-GOMES, R. A análise de dados em pesquisa qualitativa. In: MINAYO, Maria Cecília de Souza (org) et al. Pesquisa social: teoria, método e criatividade. 25 ed. Petrópolis: Vozes, 2007.
-PREHOSPITAL TRAUMA LIFE SUPPORT (PHTLS). Atendimento pré-hospitalar ao traumatizado. 6 ed. Rio de Janeiro: Esevier, 2007.
-OLIVEIRA, A.C.; LOPES, AC.C.S.; PAIVA, M.H.R.S. Acidentes ocupacionais por exposição a material biológico entre equipe multiprofissional do atendimento pré-hospitalar. Rev. Esc. Enf. USP, 2009; 43(3) 677-83.
-SOERENSEN, A.A.; MORIJA, T.M.; HAYASHIDA, M.; ROBAZZI, M.L.C.C. Acidentes com material biológico em profissionais do atendimento pré-hospitalar móvel. Rev. Enf.UFRJ, 2009; 17(2) 234-39.
-BRASIL, M. T. E. Norma regulamentadora nº 6 (NR 6): equipamento de proteção individual – EPI, 1973 (Atualizada pela Portaria nº 194 de 07 de dezembro de 2010). Brasília: Ministério Trabalho e Emprego, 1973.
-BRASIL, M. T. E. Norma regulamentadora nº 32 (NR 32): segurança e saúde no trabalho em serviços de saúde. Brasília: Ministério Trabalho e Emprego, 2005.
-BRASIL. Ministério da Saúde. Portaria GM nº 2.048, de 5 de novembro de 2002. Regulamento Técnico dos Sistemas Estaduais de Urgência e Emergência.
-CANINI, S.R.M.S; GIR, E. Enfermeiros com cargas de chefia e medidas preventivas à exposição ocupacional: facilidades e barreiras. Rev. Esc.Enfermagem USP; 2008; 42(3): 496:503. Disponível em: <http://www.ee.usp.br/reeusp/>
-VINCENT, C. Segurança do paciente: orientações para evitar eventos adversos. 2 ed. São Caetano do Sul – SP: Yendis Editora, 2009.
-BRASIL. Ministério do Trabalho e Emprego. Portaria GM nº 939, de 18 de novembro de 2008. Brasília: DOU 19/11/08, Seção 1, pg. 238.
-GARLET, E.R.; LIMA, M.A.D.S.; SANTOS, J.L.G.; MARQUES, G.Q. Organização do trabalho de uma equipe de saúde no atendimento ao usuário em situações de urgência e emergência. Florianópolis – SC: Texto Contexto Enfermagem, 2009. Abr-Jun; 18 (2):266-272.