FALSO BLOQUEO DE RAMA DERECHA POR MALA COLOCACIÓN DE ELECTRODOS. EXPOSICIÓN DE UN CASO
Autoría
Elena Plaza Moreno*
* Enfermera del Servicio de Urgencias del Hospital Universitario La Moraleja.
Resumen
INTRODUCCIÓN: una correcta técnica de realización del electrocardiograma es fundamental para evitar errores diagnósticos. Un amplio porcentaje de los profesionales sanitarios son incapaces de identificar la ubicación correcta de los electrodos V1 y V2. Esto puede dar lugar a morfologías y patrones electrocardiográficos que no son reales provocando sobre el paciente procedimientos que no son necesarios.
MATERIAL Y MÉTODOS: presentamos el caso de un paciente de 37 años que fue traído en UVI móvil a nuestro Servicio de Urgencias por dolor torácico y palpitaciones. El paciente padece este episodio con frecuencia debido a una miopericarditis recidivante. En esta ocasión se solicitó el ingreso en la unidad de cuidados intensivos por presentar un patrón de bloqueo de rama derecha de nueva aparición.
RESULTADOS: tras comparar el electrocardiograma de la UVI móvil con uno previo y el nuestro actual (ambos con colocación correcta de electrodos) se concluyó que el nuevo patrón de bloqueo de rama derecha fue provocado por una mala colocación de electrodos. Finalmente el paciente ingresó en Hospitalización.
DISCUSIÓN - CONCLUSIONES: es importante que el profesional sanitario que realiza los electrocardiogramas identifique de manera correcta el cuarto espacio intercostal tomando como referencia el ángulo de Louis. Si los electrodos precordiales se colocan de manera incorrecta pueden aparecer alteraciones en el voltaje de las ondas y 3 patrones electrocardiográficos descritos que afectan a las derivaciones V1 y V2. Es necesario enfatizar
PALABRAS CLAVE
electrodos, seguridad del paciente, electrocardiografía, bloqueo de rama, cardiología, enfermería, dolor en el pecho.
TITLE
False Right bundle branch block as a cause of a electrode misplacement. Explanatory Case Study
Abstract
INTRODUCTION: The proper way to perform an electrocardiogram is essential to avoid misdiagnosis. A large percentage of health professionals are unable to identify the correct placement of V1-V2 electrodes. This can result in morphologies and electrocardiographic patterns findings that are not real triggering procedures are not necessary in the patient.
MATERIALS AND METHODS: We present the case of a 37 year old patient who was brought in mobile ICU to our emergency department with chest pain and palpitations. The patient often suffers this episode because of a recurrent myopericarditis. This time admission is requested in the intensive care unit to present a pattern of right bundle branch block of new appearance.
RESULTS: After comparing the electrocardiogram of the mobile ICU with one prior and our current (both with correct placement of electrodes) it was concluded that the new pattern of right bundle branch block was caused by a bad positioning of electrodes. Finally, the patient was admitted in a Ward.
DISCUSSION - CONCLUSIONS: It is important that the health care professional who performs electrocardiograms identifies correctly the fourth intercostal space taking as a reference the angle of Louis. If the precordial electrodes are placed incorrectly may occur changes in voltage waves and 3 electrocardiographic patterns described affecting leads V1 and V2. It is necessary to emphasize the consequences of the incorrect placement of the electrodes because there is very little literature.
Keywords
electrodes, patient safety, electrocardiography, bundle-branch block, cardiology, nursing, chest pain.
Introducción
El electrocardiograma (EKG) es una prueba diagnóstica indolora, rápida, fácil, barata y muy importante en nuestra práctica diaria. La correcta realización de la técnica para la obtención del electrocardiograma es fundamental para evitar hallazgos pseudo-patológicos que pueden dar lugar a procedimientos médicos innecesarios y tener otras secuelas adversas en el paciente1. Existen multitud de errores que se pueden cometer al hacer un EKG: intercambio de cables, artefactos e incorrecta colocación de los electrodos. Esta última es una de las más frecuentes y se ha demostrado en estudios que ocurre del 0.4 al 4 % de los EKG realizados2 debido a la amplia variación en la identificación de la ubicación correcta de los electrodos en el tórax, en particular en las mujeres3. Solo el 31 % de los médicos, el 49 % de las enfermeras y el 16 % de los cardiólogos son capaces de identificar la ubicación correcta de V1 en el cuarto espacio intercostal (EI) derecho. [Tabla 1].
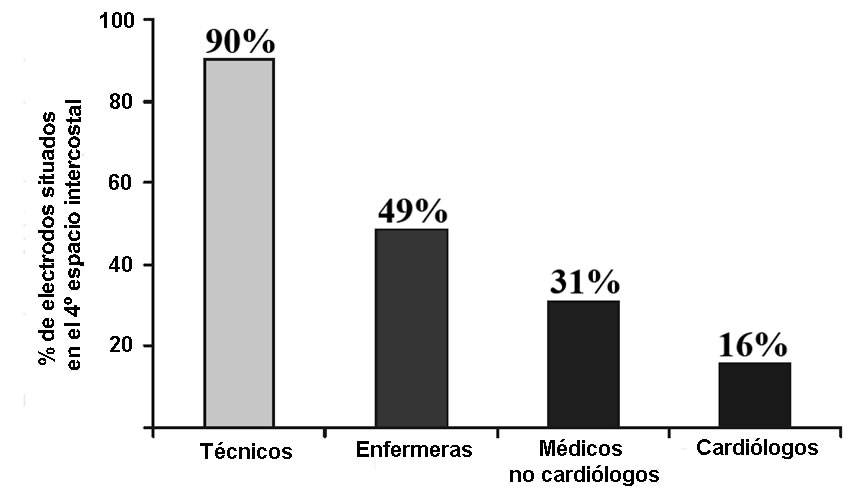
Tabla 1. Porcentaje de profesionales que colocan los electrodos situados correctamente.
Fuente: Errores y artefactos comunes en el EKG. García Niebla.
El error más frecuente es realizar un desplazamiento en sentido caudo-craneal colocando V1 y V2 en el segundo EI4. También se pueden desplazar hacia derecha o izquierda no respetando la línea paraesternal.
Aunque la ubicación de los electrodos a la hora de realizar el EKG fue determinada en 1938 y corroborada 2007 por la AHA5, 6 los profesionales siguen realizando la técnica de manera incorrecta sin tener en cuenta las consecuencias. Esto pone de manifiesto la importancia de desarrollar algoritmos en la interpretación del EKG que permitan detectar la mala ubicación de los electrodos junto con una mejor educación con respecto a la adquisición del ECG7.
- Recalcar que la correcta ubicación de los electrodos tiene mucha importancia en el diagnóstico final del paciente.
- Demostrar que la incorrecta colocación de los electrodos, sobretodo de los precordiales V1 y V2 puede dar lugar a diagnósticos que no son reales.
- Resumir las morfologías que aparecen en el EKG cuando los electrodos de V1 y V2 se colocan en el segundo y tercer EI.
MATERIAL Y MÉTODOS (descripción del caso)
Se presenta el caso de un paciente varón de 37 años que fue traído en UVI móvil al Servicio de Urgencias (SU) con diagnóstico de dolor torácico con EKG en ritmo sinusal a 70 latidos por minuto con un patrón electrocardiográfico que impresiona de bloqueo de rama derecha (patrón rSR' en V1) y cambios eléctricos en la cara septal del corazón en comparación con EKG previo. Se le administra ácido acetil salicílico, clopidogrel y perfusión de nitroglicerina con mejora de la escala visual del dolor de 7 a 5. El paciente previamente toma 3 comprimidos de flecainida en su domicilio porque también nota palpitaciones.
Como antecedente personal a destacar el paciente tiene una miocarditis recidivante que consulta en varias ocasiones desde 2006 por dolor torácico. Ha sido sometido a varios tratamientos para controlar los brotes con cochinchina, AINES y corticoides. Se le ha realizado sin hallazgos significativos: TAC torácico, RMN cardiaca, ecocardiograma, ergometría, MIBI-SPECT y panendoscopia oral para buscar las causas del dolor. En todas las ocasiones que presenta dolor torácico ha elevado troponinas entre 0.2 y 0.4 μg/L con EKG sin cambios, únicamente una racha de fibrilación auricular paroxística.
Se pasa al paciente al box vital debido a sus antecedentes personales y a los cambios electrocardiográficos relacionados con este nuevo episodio.
RESULTADOS (Evolución del caso)
En el box vital procedemos a la canalización de nueva vía venosa periférica, extracción de analítica de sangre para seriación enzimática y electrocardiograma. Al realizar el EKG en nuestro servicio nos damos cuenta de que los electrodos están mal colocados. Llaman la atención V1 y V2 colocados en segundo EI, V3 en tercio inferior del esternón y V6 en axila izquierda. Procedemos a la retirada y nueva colocación de electrodos en su ubicación correcta y se realiza nuevo EKG. Comparamos el EKG de ambulancia realizado con los electrodos en segundo EI (figura 1) y el EKG nuevo realizado en el box vital con electrodos en cuarto EI (figura 2) y observamos que eran distintos.
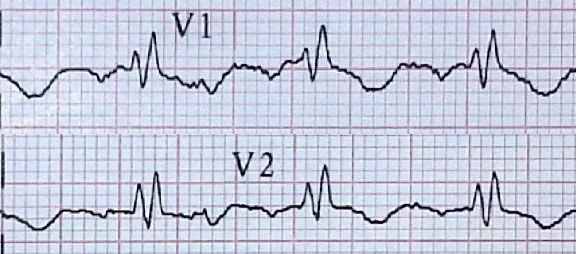
Figura 1. EKG con patrón rSR' sugerente de bloqueo de rama derecha con una incorrecta colocación de electrodos en segundo espacio intercostal.
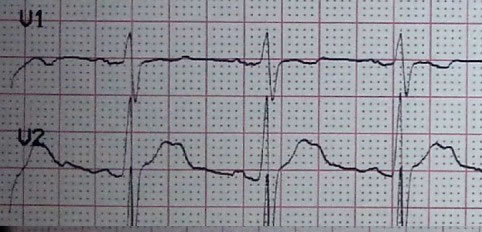
Figura 2. EKG del mismo paciente en el que desaparece el patrón de bloqueo de rama derecha al colocar los electrodos V1 y V2 en cuarto espacio intercostal.
Finalmente comparamos nuestro EKG con uno previo que aporta el paciente y se observa que son iguales. Concluimos que el patrón de bloqueo de rama derecha no existe y es fruto de la mala colocación de los electrodos ya que en el previo y en el de nuestra unidad no aparece dicha alteración.
Dado que el paciente presenta proceso de larga duración estudiado y en el brote actual no presenta cambios respecto a episodios previos, se le pasa a observación del servicio de urgencias no siendo necesario su ingreso en UCI.
El paciente fue finalmente diagnosticado de miopericarditis con elevación de troponinas e ingresó en planta a cargo de Cardiología.
DISCUSIÓN - CONCLUSIONES
La derivación V2 es la más propicia para los errores por desplazamiento seguida por las derivaciones V3, V1 y V48. Más del 50 % de las colocaciones de V1 y V2 se realizan habitualmente en una zona más alta de sus sitios anatómicamente definidos. También se produce un desplazamiento en la colocación de V4, V5 y V6 en el 30 % al 50 % de las veces. Este desplazamiento es de 1.59 cm hacia abajo según algunos estudios9 y según otros4 el desplazamiento se produce hacia arriba en la pared lateral del tórax.
La localización del ángulo de Louis es la referencia anatómica para poder identificar el segundo espacio intercostal y posteriormente el tercero y el cuarto EI (figura 3).
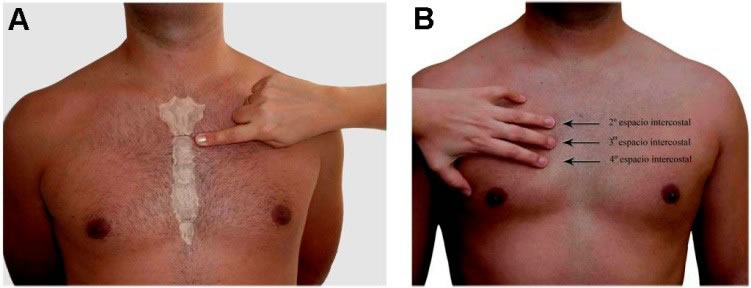
Figura 3. A) Localización del ángulo de Louis. B) Localización del cuarto espacio intercostal a partir del ángulo de Louis. Fuente: Errores y artefactos comunes en el EKG. García Niebla.
Existen otros métodos como la "maniobra HN" que proporciona un enfoque visual para identificar el segundo EI descrita por Lehmann et al10. Los libros de texto de electrocardiografía contienen poca o ninguna información sobre los efectos de la mala colocación de los electrodos. A la hora de enseñar las consecuencias de esta mala técnica se puede utilizar una herramienta de simulación descrita por Bond et al11 (figura 4).
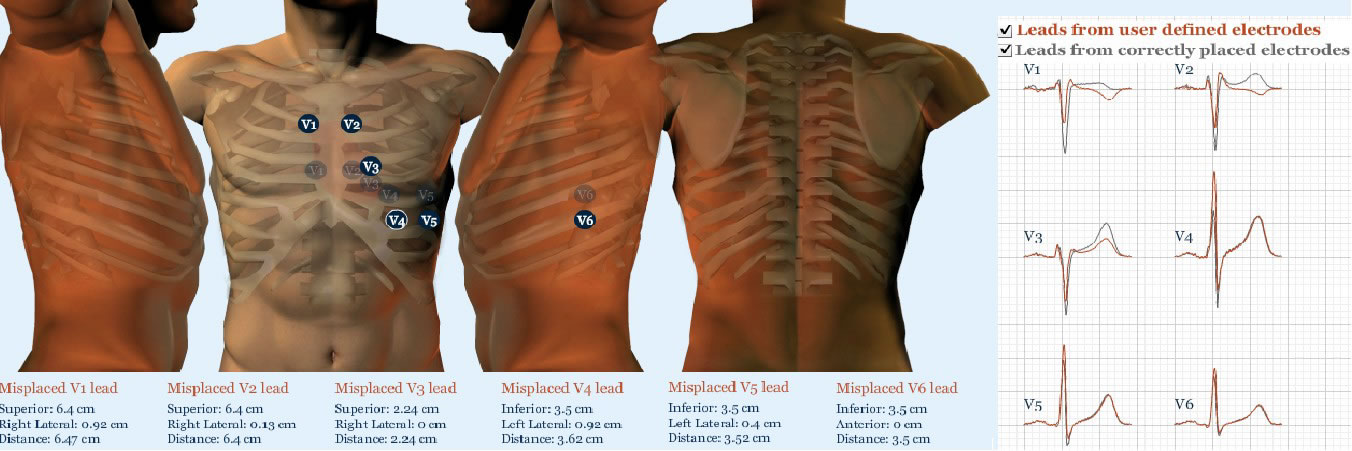
Figura 4. Captura de pantalla del simulador creado por Bond et al en el que se relaciona la posición de los electrodos con las alteraciones electrocardiográficas de las derivaciones precordiales. Disponible en: http://scm.ulster.ac.uk/~scmresearch/bond/marriott/
García Niebla y otros autores12, 13, 14, 15 describen en sus estudios que las imágenes electrocardiográficas derivadas de la incorrecta colocación locación de V1 y V2 son (figura 5):
- A. Onda P negativa exclusiva en V1: patrón que aparece en la colocación de electrodos tanto en segundo como en tercer EI16.
- B. Morfología rSR' (como falsa imagen de bloqueo de rama derecha) acompañada de onda P negativas: patrón exclusivo de la colocación en segundo EI y que aparece en el 17 % de los casos.
- C. Registro de ausencia de onda P positiva en V2: acompañada de una onda P bifásica en V1 con predominio de componente negativo14. Este patrón pude registrarse colocando los electrodos en el tercer EI.
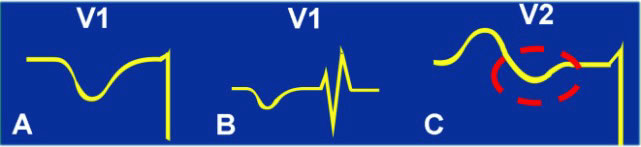
Figura 5. Alteraciones electrocardiográficas derivadas de la incorrecta colocación de V1 y V2. Fuente: Errores y artefactos comunes en el EKG. García Niebla.
También aparece disminución del voltaje de la onda R (1mm por cada espacio intercostal que subamos los electrodos) y una modificación del voltaje de la onda T13 (tabla 2). En pacientes sanos, desplazar las derivaciones V1 y V2 puede sugerir daño de la pared anterior del corazón2. En pacientes afectos de síndrome coronario agudo, el desplazamiento vertical puede llevarnos a diagnosticar un cambio no real del área isquémica y en pacientes con arritmias puede alterar la precisión de la localización del sitio de origen de las taquicardias del tracto de salida12.
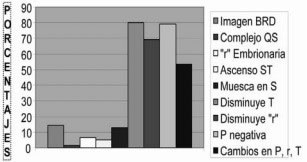
Tabla 2. Imágenes electrocardiográficas que aparecen al colocar los electrodos V1 y V2 en el segundo EI13.
CONCLUSIONES
- La correcta colocación de los electrodos precordiales, sobre todo V1 y V2 es muy importante para no repercutir negativamente en la atención al paciente y así poder evitar intervenciones innecesarias secundarias .
- Es necesario recalcar las consecuencias de la mala colocación de electrodos a todo el personal que realice e interprete electrocardiogramas ya que la información sobre las consecuencias de esta mala colocación de electrodos es escasa y poco descrita en los libros.
- Existen simuladores clínicos que demuestran como varían los patrones electrocardiográficos según modificamos la colocación de los electrodos que se pueden utilizar para la formación del personal sanitario.
BIBLIOGRAFIA
1. Ilg KJ,Lehmann MH. Importance of recognizing pseudo-septal infarction due to electrocardiographic lead misplacement. Am J Med. 2012 Jan;125(1):23-7.
2. Thaler T, Rudiger A. [ECG artefacts after electrode misplacements]. Praxis (Bern 1994).2009;98(1):17-21.
3. McCann K, Holdgate A, Mahammad R, Waddington A. Accuracy of ECG electrode placement by emergency department clinicians. Emerg Med Australas. 2007 Oct;19(5):442-8.
4. Rajaganeshan R, Ludlam CL, Francis DP, Parasramka SV; Sutton R. Accuracy in ECG lead placement among technicians, nurses, general physicians and cardiologists. Int J Clin Pract 2008; 62: 65-70.
5. Kligfield P, Gettes LS, Bailey JJ, Childers R, Deal BJ, Hancock EW et al. Recommendations for the standardization and interpretation of the electrocardiogram: part I: the electrocardiogram and its technology: a scientific statement from the American Heart Association Electrocardiography and Arrthyhmias Committee, Council on Clinical Cardiology; the American College of Cardiology Foundation; and the Heart Rhythm Society endorsed by the International Society for Computerized Electrocardiology. J Am Coll Cardiol. 2007; 49:11091127.
6. Committee of the American Heart Association for the Standardization of precordial leads. Supplementary report. Am Heart J. 1938;15: 235-239. 25.
7. Bond RR, Finlay DD, Nugent CD, Breen C, Guldenring D, Daly MJ. The effects of electrode misplacement on clinicians interpretation of the standard 12-lead electrocardiogram. Eur J Intern Med. 2012 Oct;23(7):610-5.
8. Kania M, Rix H, Fereniec M, Zavala-Fernandez H, Janusek D, Mroczka T, Stix G, Maniewski R. The effect of precordial lead displacement onECGmorphology. Med Biol Eng Comput.2014 Feb;52(2):109-19.
9. Wenger W1, Kligfield P. Variability of precordial electrode placement during routine electrocardiography. J Electrocardiol.1996 Jul;29(3):179-84.
10. Lehmann MH, Katona AM. Proposed bedside maneuver to facilitate accurate anatomic orientation for correct positioning of ECG precordial leads V1 and V2: a pilot study. J Emerg Med. 2012 Oct; 43(4):584-92.
11. Bond RR, Finlay DD, Nugent CD, Moore G, Guldenring D. A simulation tool for visualizing and studying the effects of electrode misplacement on the 12-lead electrocardiogram. J Electrocardiol. 2011 Jul-Aug; 44(4):439-44.
12. García-Niebla J, Llontop-García P, Valle-Racero JI, Serra-Autonell G, Batchvarov VN, De Luna AB. Technical Mistakes during the Acquisition of the Electrocardiogram. Ann Noninvasive Electrocardiol. 2009; 14(4):389-403.
13. García Niebla J. Imágenes electrocardiográficas derivadas de una incorrecta colocación de V1-V2. Enferm Cardiol. 2004; 11:38-44.
14. García-Niebla J, Rodríguez-Morales M, Valle-Racero JI. Bayés de Luna A. Negative P wave in V1 is the key to identifying high placement of V1V2 electrodes in non pathological subjects. Am J Med. 2012; 25: e9e10.
15. García-Niebla J. Morphologies suggestive of V1 and V2 lead misplacement. Rev Esp Cardiol. 2008 Oct;61(10):1109-10.
16. Garcia-Niebla J. Comparison of P wave patterns derived from correct and incorrect placement of V1-V2 electrodes. J Cardiovasc Nurs. 2009; 24:156-161.